
FACULTAD DE MEDICINA Y ODONTOLOGÍA DE VALENCIA.
Diseńo y presentación de trabajos científicos.
 <H1>EL SISTEMA ESQUELÉTICO</H1>
<H1>EL SISTEMA ESQUELÉTICO</H1>
Paula Gómez Pérez.
Valencia, Mayo 2008.
Ir a desarrollo
Ir a apéndice
bibliográfico
Ir a bibliografía
Ir a apéndice léxico
Ir a agradecimientos
Quisiera dedicar este trabajo a mis padres, Maite y
Juan,
por haber aguantado durante todo un ańo las ganas de su hija por poder
estudiar Odontología
-ÍNDICE:
• Introducción…………………………….págs.4
• Desarrollo………………………………..págs.5-15
1. Funciones del sistema esquelético………págs.5-6
2. Estructura de los huesos……………………págs.6
3. Histología del tejido óseo…………………..págs.7-9
4. Formación del tejido óseo………………….págs.10-12
5. División del esquelético……………………..págs.12-13
6. Crecimiento óseo………………………………págs.13-15
7. Reparación de fracturas…………………….págs.15
8. Bibliografía……………………………...pág. 16
• Apéndice biográfico………………….págs. 17
• Apéndice Léxico……………………….pág.18
Agradecimientos………………………………………………………pág.19
-
INTRODUCCIÓN:
El cartílago, articulaciones y huesos componen el
esqueleto. Los huesos son órganos que consisten en diversos tejidos
conectivos, entre ellos el hueso o tejido óseo, el periostio, las
médulas óseas amarilla y roja, y el endostio (membrana que reviste un
espacio dentro de los huesos, donde se almacena la médula ósea
amarilla). El tejido óseo se clasifica en compacto o esponjoso, lo
cual depende de la forma en que se organicen la matriz y las
células.
La unidad básica del hueso compacto es la osteona o Sistema de Havers,
que se compone de cuatro partes:
- Las laminillas son anillos concéntricos de matriz que constan de
sales minerales (principalmente calcio y fosfatos) que le confieren
dureza al hueso, y fibras de colágena, que le proporcionan su
resistencia.
- Las lagunas son espacios pequeńos entre las laminillas donde se
alojan células óseas maduras, los osteocitos.
- Desde las lagunas se proyectan los canalículos, redes de diminutos
conductos que contienen las prolongaciones de osteocitos.
Los canalículos sirven como ruta para que los nutrimientos lleguen a
los osteocitos y los desechos se extraigan de dichas células.
-Un conducto de Havers, el cual contiene vasos sanguíneos y
nervios.
El hueso o tejido óseo esponjoso no posee osteonas, en vez de lo cual
contiene columnas de hueso, las trabéculas que contienen laminillas,
osteocitos, lagunas y canalículos. Los espacios entre las laminillas
están llenos de médula ósea roja.
El esqueleto desempeńa diversas funciones. Sostiene los tejidos
blandos, protege estructuras delicadas y, en conjunción con los
músculos, genera los movimientos.
Los huesos almacenan calcio, fósforo; alojan la médula ósea roja, que
produce células de la sangre, y en ellos se localiza la médula ósea
amarilla, que almacena triglicéridos como reserva de
energía.
-DESARROLLO:
1-FUNCIONES DEL SISTEMA
ESQUELÉTICO:
El tejido óseo y el sistema esquelético desempeńan
varias funciones básicas:
1-Sostén. Los huesos constituyen el marco estructural del cuerpo,
ya que brindan soporte a los tejidos suaves y aportan los puntos de
inserción para los tendones de la mayoría de los músculos
esqueléticos.
2-Protección. Los huesos protegen muchos órganos internos contra
posibles lesiones
(huesos del cráneo protegen el encéfalo; vértebras protegen la médula
espinal; caja torácica protege los pulmones y el corazón)
3-Movimiento. Cuando los músculos se contraen, tiran de los huesos y
con ello producen movimiento.
4-Homeostasis 1de minerales. El tejido óseo almacena varios minerales,
en especial calcio y fósforo,
lo cual contribuye a la resistencia de los huesos, que a su vez
pueden liberar estos elementos al torrente sanguíneo con el fin de
mantener el equilibrio decisivo de minerales y distribuirlo a otros
órganos.
5-Producción de células sanguíneas. En ciertas partes de algunos
huesos, el tejido conectivo llamado médula ósea roja lleva a cabo un
proceso denominado hemopoyesis para producir eritrocitos, leucocitos y
plaquetas.
La médula ósea roja, que es uno de los dos tipos de médula ósea,
consta de células sanguíneas en desarrollo dentro de una red de fibras
reticulares.
También contiene adipocitos, macrófagos y fibroblastos.
6-Almacenamiento de triglicéridos. En los neonatos, toda la médula
ósea es roja y participa en la hemopoyesis.
Sin embargo, la producción de células sanguíneas disminuye con el
paso de los ańos y la mayor parte de la médula ósea roja se vuelve
amarilla.
La médula ósea amarilla consiste principalmente en adipocitos y unas
cuantas células sanguíneas dispersas. (Agur,2003,57).
__________________________
1 Estado de equilibrio fisiológico en organismo vivo en
condiciones de variabilidad ambiental.
2-ESTRUCTURA DE LOS
HUESOS:
Para estudiar la estructura de los huesos, se
analizan las partes de un hueso largo que tiene mayor longitud que
anchura,
como el húmero (del brazo) o el fémur (del muslo).
Sus partes características son las siguientes:
1-La diáfisis es el cuerpo o porción cilíndrica principal del
hueso.
2-La epífisis son los extremos proximal y distal del hueso.
3-Las metáfisis son las regiones de los huesos maduros donde las
diáfisis se unen con las epífisis.
Durante el crecimiento de los huesos, las metáfisis comprenden la
placa epifisiaria, el sitio donde el cartílago es reemplazado por
tejido óseo.
Dicha placa se forma del cartílago hialino, el cual permite que la
diáfisis aumente en longitud, pero no en anchura.
4-El cartílago articular constituye una capa delgada de cartílago
hialino que cubre parte de la epífisis donde un hueso se articula con
otro.
Ese cartílago reduce la fricción y absorbe impactos que sufren las
articulaciones de movimientos libres.
5-El periostio es una vaina resistente del tejido conectivo denso e
irregular; rodea la superficie ósea que no está cubierta por el
cartílago articular.
Esta capa contiene las células formadoras de de tejido óseo, gracias
a las cuales el hueso aumenta su diámetro, pero no su longitud.
Además, protege el hueso, participa en la reparación de fracturas, la
nutrición ósea y sirve como punto de inserción para tendones y
ligamentos.
6-La cavidad medular corresponde al espacio interno de la diáfisis que
contiene la médula ósea amarilla grasa.
7-El endostio es una membrana que contiene células formadoras de hueso
y recubre la cavidad medular. (Sobotta, 1978,
132).
3-HISTOLOGÍA DEL TEJIDO
ÓSEO:
Al igual que otros tejidos conectivos, el tejido
óseo contiene una abundante matriz de materiales intercelulares que
rodean las células muy separadas entre sí.
En el hueso la matriz se compone de:
25% de agua
25% de fibras proteínicas
50% de sales minerales cristalizadas. (Spaltheholz, 1976, 154)
Hay cuatro tipos de células en el tejido óseo:
1-Células osteógenas, son células madre no especializadas que se
derivan del mesénquima
(el sitio donde se forman todos los tejidos de tipo conectivo).
Son las únicas células óseas con capacidad de división; las células
hijas resultantes se transforman en osteoblastos.
Las osteógenas se localizan el la porción interna del periostio, en
el endostio y en los conductos internos de los huesos que contienen
vasos sanguíneos.
2-Los osteoblastos son las células que construyen el hueso. Sintetizan
y secretan fibras de colágena y otros componentes orgánicos necesarios
para formar la matriz del tejido óseo, además de iniciar el proceso de
calcificación.
3-Los osteocitos son células óseas maduras que constituyen el tipo
celular principal del tejido óseo.
Se derivan de los osteoblastos que quedan atrapados en las
secreciones de la matriz.
Sin embargo, ya no se secretan materiales de ésta. En vez de ello,
mantienen las actividades celulares diarias del tejido óseo, como el
intercambio de nutrientes y desechos con la sangre.
4-Los osteoclastos son células muy grandes, derivadas de la fusión de
hasta 50 monocitos (un tipo de glóbulo blanco de la sangre) y se
concentran en el endostio.
En el lado de las estas células que da hacia la superficie del hueso,
la membrana plasmática del osteoclasto tiene pliegues profundos, que
se denominan bordes arrugados.
En ellos, la célula libera enzimas lisosómicas potentes y ácidos que
digieren los componentes proteínicos y los minerales del hueso
subyacente.
Esta destrucción de la matriz ósea es parte del desarrollo,
crecimiento, mantenimiento y reparación normales del hueso.
A diferencia de otros tejidos conectivos, la matriz ósea contiene
abundantes sales minerales inorgánicas, principalmente hidroxiapatita
(fosfato de calcio) y algo de carbonato de calcio además de pequeńas
cantidades de hidróxido de magnesio, fluoruro y sulfato.
Cuando estas sales son depositadas en la estructura de que forman las
fibras de colágena de la matriz, se cristalizan y el tejido se
endurece; los osteoblastos inician este proceso de calcificación o
mineralización.
La dureza de un hueso depende de las sales minerales inorgánicas
cristalizadas que contiene; su flexibilidad, de las fibras de colágena
que confieren resistencia a la tensión. Los huesos no son
completamente sólidos, ya que tienen numerosos espacios diminutos
entre sus componentes duros.
Algunos de estos espacios son conductos para los vasos sanguíneos que
aportan nutrientes a las células óseas.
Otros son áreas de almacenamiento para la médula ósea roja.
(Spaltheholz, 1976,65).
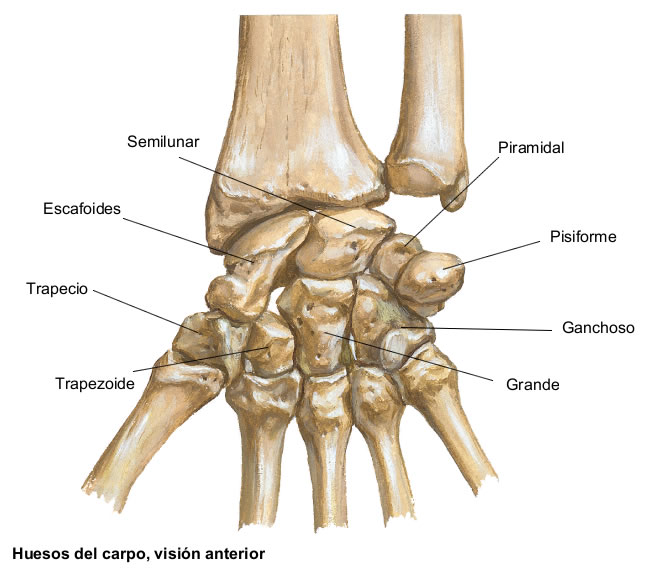 Fig.2:huesos del carpo, visión anterior, (Spalteholz, 1997, 87)
Fig.2:huesos del carpo, visión anterior, (Spalteholz, 1997, 87)
Las regiones de un hueso se clasifican en:
1-Tejido óseo compacto:
Es el que posee contados espacios entre sus componentes duros.
Forma la capa externa de todos los huesos y gran parte de la diáfisis
de los huesos largos.
Brinda protección y sostén, además de resistir los esfuerzos que se
producen con el apoyo de peso y los movimientos.
El hueso compacto está dispuesto en unidades llamadas osteonas o
sistemas de Havers. Los vasos sanguíneos y linfáticos, así como los
nervios, provenientes del periostio penetran en el hueso compacto por
los conductos de Volkmann. Los vasos y nervios de estos conductos se
conectan con los de la cavidad medular, el periostio y los conductos
centrales de Havers, 2 que tienen un trayecto longitudinal en los
huesos y se hallan rodeados por laminillas concéntricas de Havers, las
cuales son anillos de matriz calcificada dura.
Entre éstas hay espacios pequeńos llamados lagunas que contienen
osteocitos. Desde las lagunas se irradian en todas direcciones
canalículos llenos de líquido extracelular. En el interior de los
canalículos se encuentran las delgadas prolongaciones de los
osteocitos, y comunican lagunas y conductos centrales entre sí. Esto
permite que el oxígeno y los nutrientes de la sangre se difundan a
través del líquido extracelular hacia los osteocitos y para que los
desechos sean expulsados por los vasos sanguíneos.
Las osteonas del tejido óseo compacto se alinean en la misma dirección
que las líneas de esfuerzo (por este motivo, las osteonas van
modificando su organización a lo largo del tiempo en respuesta a las
exigencias físicas a las que se ve sometido el esqueleto).
Las áreas que hay entre las osteonas contienen laminillas
intersticiales, las cuales también incluyen osteocitos y canalículos.
Dichas laminillas son fragmentos de antiguas osteonas que sufrieron
destrucción parcial durante el crecimiento o remodelación óseos. Las
que rodean al el hueso justo debajo del periostio se llaman laminillas
circunferenciales externas, y las que envuelven la cavidad medular,
laminillas circunferenciales internas.
2-Tejido óseo esponjoso:
El tejido óseo esponjoso no contiene verdaderas osteonas, sino que
consta de laminillas dispuestas en una red irregular de columnas
delgadas del hueso, llamadas trabéculas.
Los espacios macroscópicos que existen entre las pertenecientes a
algunos huesos están llenos de médula ósea roja, que es la encargada
de producir células sanguíneas.
Dentro de cada trabécula hay osteocitos situados en lagunas a partir
de las cuales se irradian los canalículos.
Los osteocitos trabeculares reciben directamente nutrientes de la
sangre que circula por las cavidades medulares.
El tejido óseo esponjoso constituye la mayoría de los huesos (planos,
cortos, de forma irregular), casi todas las epífisis de los huesos
largos y una franja angosta alrededor de la cavidad medular de la
diáfisis de huesos largos. Se trata de huesos ligeros por lo que se
puede mover más fácilmente cuando un músculo ejerce tracción sobre
ellos. Las trabéculas sirven de receptáculo y protección a la médula
ósea roja.
__________________________
2 término aplicado a las diferentes estructuras óseas descritas
por Clopton Havers.
4-FORMACIÓN DEL
TEJIDO ÓSEO:
El proceso de formación del hueso se denomina
osificación u osteogénesis.
El esqueleto del embrión humano está constituido por membranas de
tejido conectivo fibroso que se forman con la condensación de tejido
conectivo embrionario (mesénquima) o partes de cartílago hialino que
tiene forma parecida a los huesos.
Estos tejidos sirven como plantillas para la osificación que se
inicia durante la sexta o séptima semana de vida postnatal y sigue uno
de dos patrones:
1-Osificación intramembranosa:
Formación directa del hueso sobre las membranas de tejido conectivo
fibroso que constituyen las células mesenquimatosas condensadas o
dentro de dichas membranas.
En este caso, el hueso se forma directamente a partir del mesénquima,
sin pasar primero por una etapa cartilaginosa.
-Las células mesenquimatosas de las membranas de tejido conectivo
fibroso se condensan en el sitio donde se desarrollará el hueso y allí
se diferenciarán, primero en células osteógenas y luego en
osteoblastos.
El centro donde se lleva a cabo la condensación es el centro de
osificación.
Los osteoblastos secretan la matriz orgánica del hueso hasta quedar
completamente envueltos en ésta.
-Luego se interrumpe la secreción de la matriz y los osteoblastos se
convierten en osteocitos, que se localizan en las lagunas y extienden
prolongaciones citoplasmáticas por canalículos que se irradian por
todas partes.
Al cabo de unos días se depositan sales de calcio y otros minerales;
la matriz se endurece o calcifica.
-La matriz ósea se transforma en trabéculas que se fusionan para crear
el hueso esponjoso.
En los espacios que hay entre éstas crecen los vasos sanguíneos. El
tejido conectivo relacionado con los vasos se diferencia en médula
ósea roja.
-En el exterior del hueso, el mesénquima se condensa y transforma en
periostio.
Tarde o temprano, las capas superficiales esponjosas se convierten en
hueso compacto, pero se conserva el tejido óseo esponjoso del
centro.
Gran parte del hueso recién formado se remodela (se destruye y se
forma nuevo), proceso que lo transforma lentamente hasta que adquiere
su forma y tamańo adultos.
2-Osificación endocondral:
Es la formación de hueso dentro del cartílago hialino. En este proceso
de osificación, las células mesenquimatosas se transforman en
condroblastos que producen inicialmente un modelo de hueso en
cartílago hialino.
Posteriormente los osteoblastos reemplazan poco a poco el cartílago
con tejido óseo.
-Desarrollo del modelo cartilaginoso. En el sitio donde se formará el
hueso, las células mesenquimatosas se agrupan según la forma que
tendrá el futuro hueso.
Dichas células se diferencian en condroblastos, que producen una
matriz cartilaginosa, de tal forma que el modelo cartilaginoso crece
en sentido longitudinal por división continua de los condrocitos,
acompańada de la secreción adicional de matriz cartilaginosa.
Este proceso genera un crecimiento en longitud que se llama
crecimiento intersticial.
El incremento en grosor del cartílago se debe principalmente a la
adición de matriz en la periferia del modelo por nuevos condroblastos,
los cuales evolucionan a partir del pericondrio.
A este tipo de desarrollo se le conoce como crecimiento por
aposición.
Al continuar el crecimiento del modelo cartilaginoso, se hipertrofian
los condrocitos de su región central, probablemente en virtud de que
acumulan glucógeno para la producción de ATP y de que sinterizan las
enzimas que catalizarán las reacciones químicas.
Algunas de las células hipertróficas explotan y liberan su contenido,
lo que modifica el pH de la matriz;
este cambio activa la calcificación. Otros condrocitos del cartílago
mueren porque la matriz ya no difunde los nutrientes con rapidez
suficiente.
Al ocurrir esto, se forman lagunas que se fusionan para formar
cavidades pequeńas.
-Desarrollo del centro de osificación primario. Una arteria nutricia
penetra en el pericondrio y en el modelo cartilaginoso en
calcificación a través de un agujero nutricio, lo cual estimula que
las células osteógenas del pericondrio se diferencien en
osteoblastos.
Estas células secretan, bajo el pericondrio, una lámina delgada de
hueso compacto, llamada collar de matriz ósea.

Fig.3: osteona trabecular, (Sobotta, 2000, 135)
5- DIVISIÓN DEL
ESQUELETO:
Esqueleto Axial
• Cráneo: Incluye los huesos craneales, huesos de la cara,
orbitales y agujeros del cráneo.
• Huesos hioides.
• Torso o tronco: Se compone de las vértebras, sacro, columna
vertebral como un todo y el tórax (esternón y costillas).
Esqueleto Apendicular
• Cintura torácica o escapular: Constituida de la clavícula y la
escápula (omoplato).
• Extremidad superior: Los huesos que componen la extremidad
superior son el húmero, ulna (cubito), radio, huesos del carpo,
metacarpianos y las falanges.
• Cintura pelviana: Incluye los huesos coxales o iliacos.
• Extremidad inferior: Sus huesos son el fémur, la fíbula o
peroné, la tibia, la rótula (patela), los huesos tarsianos (o tarsos),
los metatarsianos y las falanges.

Fig. 1: huesos del cuerpo, (Sobotta, 2003, pp. 45)
6- CRECIMIENTO
ÓSEO:
El crecimiento óseo se inicia en la vida
embrionaria y sigue hasta la pubertad.
El crecimiento en longitud se efectúa mediante la adición de hueso
nuevo a la cara diafisaria de la placa de crecimiento o fisis.
La placa de crecimiento es una estructura con forma de disco que se
halla intercalada entre la epífisis y la diáfisis .
En la placa de crecimiento se distinguen dos regiones, una central y
otra periférica. La región central está constituida por cartílago
hialino en el que se distinguen, desde la epífisis a la diáfisis,
cuatro zonas: zona germinal, zona proliferativa, zona de cartílago
hipertrófico y zona de cartílago calcificado. (Moore, 1998,
79).
Zona germinal (capa de reserva o de reposo):
Es la zona más cercana a la epífisis. Está constituida por células
cartilaginosas aisladas de forma oval.
En esta capa se observan mitosis y existe una intensa síntesis de
matriz extracelular.
Zona proliferativa:
Se halla constituida por células cartilaginosas en forma de cuńa cuyo
eje mayor es perpendicular al del hueso.
Estas células se disponen en columnas paralelas al eje longitudinal
del hueso. En esta zona también se observan mitosis y existe una
intensa síntesis de matriz extracelular.
Las células de cada columna parecen dividirse al unísono pero de
manera asicrónica con respecto a las de las columnas
restantes.
Zona de cartílago hipertrófico:
Los condrocitos de esta zona maduran, adquieren forma redondeada y su
tamańo aumenta a medida que se alejan de la epífisis.
Zona de cartílago calcificado:
En esta zona la matriz cartilaginosa se mineraliza. El núcleo de los
condrocitos pierde cromatina (cariolisis) y su citoplasma se
vacuoliza.
Finalmente estas células mueren y desaparecen por lo que en el
extremo de cada columna se observa un espacio vacío rodeado por matriz
cartilaginosa calcificada que corresponde al que anteriormente ocupaba
un condrocito.
Sobre esta matriz calcificada los osteoblastos del estroma de la
medula diafisaria depositarán hueso plexiforme (osificación de tipo
endocondral).
En el curso del modelado óseo este hueso inmaduro será sustituido por
hueso laminar.
La región periférica de la placa de crecimiento se denomina zona de
Ranvier 3. Esta zona es un anillo de sección triangular y base externa
que rodea la región central de la fisis.
La zona de Ranvier se halla constituida por células inmaduras con
diferenciación condroblástica y osteoblástica.
Las primeras podrían contribuir al crecimiento circunferencial de la
placa de crecimiento y las segundas podrían contribuir al crecimiento
en longitud de la cortical diafisaria. El crecimiento en espesor del
hueso se logra mediante la aposición concéntrica subperióstica de
tejido óseo. Las células de la capa mas interna del periostio se
diferencian en osteoblastos que depositan hueso directamente sobre la
superficie externa de la cortical diafisaria (osificación de tipo
intramembranoso).
El crecimiento óseo depende de factores genéticos y se halla influido
por factores sistémicos (hormonas) y locales. Las hormonas que
intervienen en el control del crecimiento óseo se pueden dividir en
cuatro grupos:
- Hormonas necesarias para el crecimiento: hormona de crecimiento,
hormona tiroidea, insulina.
- Hormonas inhibidoras del crecimiento: cortisol
- Hormonas activadoras de la maduración: hormonas sexuales
- Vitamina D y Hormona paratiroidea
Los factores locales que pueden influir sobre el crecimiento son de
tipo nervioso y de tipo mecánico. Se desconoce el mecanismo por el que
el sistema nervioso interviene sobre el crecimiento óseo.
Se ha sugerido que podría intervenir de manera indirecta a través del
control del flujo sanguíneo.
El resultado de la acción de las fuerzas mecánicas depende de su
intensidad así como de su dirección y sentido.
Las fuerzas de compresión paralelas a la dirección del crecimiento
disminuyen la actividad de la fisis. Las fuerzas de tracción paralelas
a la dirección del crecimiento si son de pequeńa intensidad pueden
incrementar ligeramente el crecimiento pero si son de gran magnitud
pueden causar epifisiolisis ó fusión prematura.
Las fuerzas perpendiculares a la dirección del crecimiento producen
un efecto deformante que es directamente proporcional a la fuerza
aplicada e inversamente proporcional al diámetro del
hueso.
7- REPARACIÓN DE
FRACTURAS:
El tejido óseo es el único capaz de repararse a sí
mismo de manera completa a través de reactivar los procesos que tienen
lugar durante su embriogénesis.
Cuando de manera brusca, un hueso es sometido a fuerzas que superan
su resistencia mecánica aparece una línea de fractura.
En primer lugar, en esta zona, se produce un hematoma que es
reabsorbido por macrófagos4.
A continuación, aparecen células formadoras de hueso, procedentes de
ambos lados de la línea de fractura.
Estas células establecen puentes de tejido óseo inmaduro, sin
orientación espacial definida (callo de fractura), que unen entre si
los extremos del hueso fracturado.
En una fase posterior este hueso, a través de un proceso de modelado,
es sustituido por otro, de tipo laminar, orientado según las líneas de
fuerza que actúan sobre la zona.

Fig.4: fracturas miembro inferior, (Spalteholz, 1978, 79)
_______________________________
3 médico-investigador
4 célula mononuclear de gran tamańo que ingiere células degeneradas y
tejido sanguíneo.
-APÉNDICE
BIBLIOGRÁFICO:
- Louise Antoine Ranvier (1835-1922):
Médico francés precursor de la histología moderna. Son valiosas sus
investigaciones sobre la estructura de la fibra nerviosa, sistema
glandular, etc.
Describió las estrangulaciones de las fibras nerviosas y la membrana
hialina de la piel. Autor de varias obras de histología entre las que
destaca el Traité Technique d'Histologie.
Se considera a Ranvier como uno de los histólogos más destacados de la
segunda parte del siglo XIX en Francia.
Supo combinar la tradición histológica alemana con la fisiología
francesa. Su tema de investigación más importante fue el sistema
nervioso. Fue éste el gran capítulo en el que culminó la investigación
histológica de la segunda mitad del siglo XIX.
- Clopton Havers (1657 - 1702):
Anatomista inglés. Realizó investigaciones sobre la estructura de los
huesos y describió los canales existentes en el interior de la
sustancia fundamental del tejido óseo, que llevan su nombre.
No hasta de diciembre el 22 de 1687, que Havers se convirtió en un
Licentiate de la universidad real de médicos y podía practicar en
Londres.
Se cree que fue la primera persona que observó y ciertamente la
primera que describió los denominados canales Haversianos y fibras de
Sharpey.
-APÉNDICE
LÉXICO:
•Tejido conjuntivo = o tejido conectivo: Existe a
su vez dos tipos:
• Tejido conectivo denso = Posee abundantes fibras colágenas,
menos flexible que el laxo, pero más resistente a las tracciones. Es
de dos tipos:
-Modelado o Regular: Presentan las fibras colágenas orientadas en una
misma dirección, este tipo de tejido lo encontramos en los
Tendón|tendones y ligamentos.
-No Modelado o Irregular: Las fibras colágenas están orientadas en
diferentes direcciones; lo encontramos en la dermis profunda.
• Tejido conectivo laxo = Sostiene órganos y epitelios en su
lugar, y posee una variedad de fibras proteínicas, incluyendo colágeno
y elastina.
Forma el estroma o relleno de los órgano (biología)|órganos, sobre el
que asienta el parénquima o células que realizan la función
característica del órgano.
• Periostio = membrana que rodea la superficie del hueso.
• Pericondrio = membrana que rodea la superficie del
cartílago.
• Osteonas = unidad básica de estructura ósea compacta
consistente en un conducto central (que contiene vasos sanguíneos y
terminaciones nerviosas) y las laminillas óseas concéntricas que lo
rodean.
• Osteocito = una de las numerosas células óseas aplanadas que
se originan de los osteoblastos por modulación.
-BIBLIOGRAFÍA:
Guyton CA & Hall JH: Tratado de fisiología médica, México: McGraw-
Hill, 10Ş, 2004.
Rouvičre H & Delmas A: Anatomía humana: descriptiva, topográfica y
funcional. Barcelona: ed.Masson; pp218-311, 1996.
Anthony, C. P., & Thibodeau, G. A. Anatomía y Fisiología. México:
ed.Nueva Editorial Interamericana; pp.128-146, 1983
Tortora, G. J., & Anagnostakos, N. P. Principios de Anatomía y
Fisiología. México: ed.Harper & Row Latinoamericano; pp. 225-249,
1984
Moore. Fundamentos de anatomía humana con orientación clínica. Madrid:
ed. Panamericana; pp.321-467, 2003
Sobotta. Atlas anatomía humana. Barcelona: ed.Toray; pp.97-126,
1976
Spaltehol. Atlas anatomía humana. Barcelona: ed.Labor; pp.364-456,
1978
-
AGRADECIMIENTOS:
Me gustaría agradecer al profesorado de la
Universidad de Valencia por la incondicional labor que desempeńan de
crear nuevos médicos y odontólogos para nuestra sociedad.
Gracias.
VOLVER A ÍNDICE


 Fig.2:huesos del carpo, visión anterior, (Spalteholz, 1997, 87)
Fig.2:huesos del carpo, visión anterior, (Spalteholz, 1997, 87)


