Facultad
de Psicología
Lorena Vallejo Ortega
Valencia, 2006
Durante los años
1860, el cirujano inglés de nombre William
Little escribió las primeras descripciones
médicas de un
trastorno enigmático que afligía a los niños en
los primeros años de vida
causando rigidez y espasticidad de los músculos de las piernas y
en menor grado
de los brazos. Estos niños tenían dificultades agarrando
objetos, gateando y
caminando. A medida que crecían su condición no mejoraba
o empeoraba. Esta
condición, la cual se nombró por muchos años como
la enfermedad de Little, es
ahora conocida como diplejia espástica.
Debido a que muchos de estos niños nacieron después de un parto complicado, Little sugirió que su condición resultó por la falta de oxígeno durante el parto. El propuso que la falta de oxígeno causa daño a tejidos susceptibles en el cerebro que controlan el movimiento. Pero en 1897, el famoso médico Sigmund Freud no estuvo de acuerdo. Al notar que los niños con parálisis cerebral a menudo tenían otros problemas como retraso mental, disturbios visuales y convulsiones, Freud sugirió, que a veces el trastorno puede tener sus raíces más temprano en la vida, durante el desarrollo del cerebro en el vientre.
A pesar de las
observaciones de Freud, la creencia de que las complicaciones del parto
causan
la mayoría de los casos de parálisis cerebral fue muy
difundida entre los
médicos, las familias y aun los investigadores médicos
hasta recientemente. Sin
embargo, en los años 1980, los científicos analizaron los
datos extensos de un
estudio gubernamental de más de 35,000 partos y se sorprendieron
al descubrir
que tales complicaciones expliquen sólo una fracción de
los casos,
probablemente menos del 10 por ciento. En la mayoría de los
casos de parálisis
cerebral no se encontró causa alguna. Estas conclusiones del
estudio perinatal
del Instituto Nacional de Trastornos Neurológicos y
Apoplejía (NINDS) han
alterado profundamente las teorías médicas sobre la
parálisis cerebral y ha
motivado a los investigadores de hoy a explorar causas alternas.
Al mismo tiempo, la investigación biomédica también ha conducido a cambios significativos en el conocimiento, diagnosis y tratamiento de personas con parálisis cerebral. La identificación de los bebés con parálisis cerebral bien temprano en la vida, les da a éstos la mejor oportunidad de desarrollarse al máximo de sus capacidades. La investigación biomédica ha conducido a técnicas diagnósticas mejores __ tales como imagen cerebral avanzada y el análisis moderno del modo de andar. Ciertas condiciones conocidas como causantes de la parálisis cerebral, tales como rubéola e ictericia, actualmente pueden ser prevenidas o tratadas. La terapia física, psicológica y de conducta que desarrollan destrezas de movimiento y del habla y que además promueven el desarrollo social y emocional, pueden ayudar a los niños con parálisis cerebral a desempeñarse y tener éxito. Los medicamentos, la cirugía y los refuerzos metálicos pueden mejorar a menudo la coordinación de los músculos y los nervios, ayudar a tratar problemas médicos asociados y prevenir o corregir deformidades.
El término “parálisis cerebral” es reconocido como una expresión general que abarca varios trastornos específicos, los cuales se caracterizan por una lesión de los centros motores del encéfalo y se manifiestan por pérdida del control motor 1.
La parálisis
cerebral está englobada dentro de las enfermedades del sistema
nervioso central
(SNC). Los tres síndromes motores, piramidal, extrapiramidal y
cerebeloso,
representan un trastorno en el SNC y son los determinantes de un tipo u
otro de
dicha parálisis.
Sólo podemos
hablar de parálisis cerebral cuando la lesión está
localizada en el encéfalo.
Tal lesión afecta al encéfalo en vías de
desarrollo y los movimientos del niño
no se efectúan con normalidad.
El área motora
piramidal, o neurona motriz superior, se localiza sobre la
circunvolución
precentral (anterior a la cisura de Rolando) o región de la
movilidad
voluntaria. La lesión de las neuronas motrices superiores afecta
a los
movimientos voluntarios, y por consiguiente, al habla, originando
anomalías de
la función muscular: espasticidad, debilidad, limitación
de alcance y lentitud
de movimientos.
El área motora extrapiramidal está determinada por los centros motores subcorticales controlados por el córtex a nivel de grupo de núcleos (ganglios basales y masas nucleares conexas). La lesión de las neuronas del área extrapiramidal afecta a los movimientos involuntarios, incoordinados e impulsivos, así como al control de la automaticidad de la marcha y la carrera.
Son numerosas
las definiciones dadas sobre parálisis cerebral. De manera
simple, Chevrie la
define como una dolencia relacionada con una lesión de sistema
nervioso
central, adquirida al comienzo de la vida, no evolutiva y que ocasiona
trastornos
motores predominantes 2.
Barraquer, Ponces, Corominas y Torras 3 definen la parálisis cerebral como “secuela de una afección encefálica que se caracteriza primordialmente por un trastorno persistente, pero no invariable, del tono, la postura y el movimiento, que aparece en la primera infancia y no sólo es directamente secundario a esta lesión no evolutiva del encéfalo, sino que se debe también a la influencia que dicha lesión ejerce en la maduración neurológica.
Los síntomas de
la parálisis cerebral son de severidad variable. Un individuo
con parálisis
cerebral puede encontrar difícil el hacer tareas motores finas,
como escribir o
cortar con tijeras; además, puede experimentar dificultades
manteniendo su
equilibrio y caminando; o puede ser afectado por movimientos
involuntarios,
como retorcimiento incontrolable de las manos o babear.
2 Chevrie,
C. , 1975, p. 174 cit en Busto, 1994, p. 15.
La incidencia de PC se sitúa alrededor de 2 por 1000 recién nacidos vivos, con poca variación entre los países industrializados. En los últimos años parece observarse un ligero aumento de la incidencia, así como un cambio en la frecuencia de los diversos subtipos de PC. Este aumento, a pesar de los avances en los cuidados médicos neonatales y de la prevención durante el parto, se atribuye a la mayor supervivencia de recién nacidos de muy bajo peso al nacimiento 4.
Lamentablemente, muchos de estos bebés padecen de problemas en el desarrollo del sistema nervioso o sufren daño neurológico. La investigación para mejorar el cuidado de estos niños está en progreso, así como estudios en la tecnología para aliviar disturbios de la respiración y pruebas de fármacos para prevenir la hemorragia del cerebro antes o inmediatamente después del parto.
3
Barraquer, Ponces, Corominas y Torras, 1964, p. 7 cit en Busto, 1994,
p. 15.
La diplejia espástica,
el trastorno descrito primero por
el Dr. Little en los 1860, es sólo uno de varios trastornos
llamados parálisis
cerebral. Hoy en día, los médicos clasifican la
parálisis cerebral en cuatro
categorías amplias — la espástica, atetosis, ataxia y
formas combinadas — según
el tipo de perturbación en el movimiento.
En esta forma de parálisis cerebral, que afecta de 70 a 80 por ciento de los pacientes, los músculos están rígidos y contraídos permanentemente. A menudo los médicos describen la clase de parálisis cerebral que el paciente padece basándose en las extremidades afectadas. Los nombres asignados para estas clases de enfermedad combinan una descripción latina de las extremidades afectadas con el término plejia o paresis para significar paralizado o débil respectivamente.
Cuando
ambas piernas se afectan de espasticidad,
éstas puedan encorvarse y cruzarse a las rodillas. Esta postura
anormal de las
piernas, de apariencia de tijeras, puede interferir con el caminar.
Los individuos con hemiparesis espástica pueden experimentar también temblores hemiparéticos, en los cuales sacudidas incontrolables afectan las extremidades de un lado del cuerpo. Si estas sacudidas son severas pueden obstaculizar seriamente el movimiento.
Esta forma de parálisis cerebral se caracteriza por movimientos retorcidos lentos e incontrolables. Estos movimientos anormales afectan las manos, los pies, los brazos o las piernas y en algunos casos los músculos de la cara y la lengua, causando el hacer muecas o babear. Los movimientos aumentan a menudo durante períodos de estrés emocional y desaparecen mientras se duerme.
Los
pacientes pueden tener problemas coordinando
los movimientos musculares necesarios para el habla, una
condición conocida por
disartria. La parálisis cerebral
atetoide afecta
aproximadamente de 10 a 20 por ciento de los pacientes.
Esta forma rara afecta el
equilibrio y la coordinación. Las personas afectadas caminan
inestablemente con
un modo de caminar muy amplio, poniendo los pies muy separados uno del
otro, y
experimentan dificultades cuando intentan movimientos rápidos y
precisos como
el escribir o abotonar una camisa. Los pacientes pueden exhibir
temblores de
intención. En esta forma de temblor, el empezar un movimiento
voluntario, como
agarrar un libro, causa un temblor que afecta la parte del cuerpo
usada. El
temblor empeora según el individuo se acerca al objeto deseado.
Se estima que
la forma atáctica afecta de 5 a 10 por ciento de los pacientes
con parálisis
cerebral.
Es muy común que los pacientes
tengan síntomas de más de una de las formas de
parálisis cerebral mencionadas
arriba. La combinación más común incluye
espasticidad y movimientos atetoides,
pero otras combinaciones son posibles.
Muchos individuos con parálisis
cerebral no tienen otros trastornos médicos asociados. Sin
embargo, los
trastornos que involucran el cerebro y obstaculizan su función
motora pueden
causar también convulsiones y menoscabar el desarrollo
intelectual del
individuo, su atención al mundo exterior, la actividad, la
conducta, su visión
y la audición. Los trastornos médicos asociados con
parálisis cerebral
incluyen:
En la persona con
parálisis cerebral y epilepsia, esta interrupción puede
difundirse a través de
todo el cerebro causando síntomas variables por todas las partes
del cuerpo —
como convulsiones tonicoclónicas — o puede ser limitada a una
sola parte del
cerebro y causar síntomas más específicos como
convulsiones parciales.
Por lo general, las convulsiones
tonicoclónicas causan que los pacientes griten y son seguidas
por pérdida de la
conciencia, sacudidas de las piernas y los brazos, movimientos
corpóreos
convulsivos y pérdida del control de la vejiga.
Las convulsiones parciales se clasifican como simples o complejas. En el caso de convulsiones parciales simples, el individuo exhibe síntomas localizados como sacudidas musculares, entumecimiento u hormigueo. En el caso de las convulsiones parciales complejas, el individuo puede alucinar, tambalear o hacer movimientos automáticos y sin propósito, o manifestar una conciencia limitada o confusión.
Asimismo, los
músculos y las extremidades afectadas por la parálisis
cerebral tienden a ser
más pequeños que los normales. Esto es especialmente
observable en algunos
pacientes con hemiplejía
espástica,
porque las extremidades del lado afectado del cuerpo no crecen tan
rápido o al
mismo tamaño que las del lado más normal. Usualmente,
esta condición afecta más
seriamente la mano y el pie. Ya que a menudo el pie involucrado en
hemiplejía
es más pequeño que el pie no afectado aún entre
los pacientes que caminan, es
probable que la diferencia en tamaño no sea debida a la falta de
uso. Los
científicos creen que es más probable que el problema
resulte de la
interrupción del proceso responsable del crecimiento normal del
cuerpo.
Es posible que los niños con hemiparesis tengan hemianopsia, lo cual es vista defectuosa o ceguera que limita el campo de visión normal. Por ejemplo, cuando hemianopsia afecta el campo de visión derecho, el niño que mira directo puede tener visión perfecta excepto en el extremo derecho.
En hemianopsia
homónima, el problema afecta la misma parte del campo de
visión en ambos ojos.
El deterioro
del oído también es más frecuente entre aquellos
con parálisis cerebral que en
la población general.
La parálisis cerebral no es una sola
enfermedad con una sola causa, como varicela o rubéola.
Más bien, es un grupo
de trastornos relacionados entre sí que tienen causas
diferentes. Cuando los
médicos tratan de descubrir la causa de la parálisis
cerebral en un niño en
particular, ellos observan el tipo de parálisis cerebral, el
historial médico
de la madre y el niño, y el inicio del trastorno.
Alrededor de 10 a 20 por ciento de los niños con parálisis cerebral adquieren el trastorno después del parto. La parálisis cerebral adquirida resulta por daño cerebral en los primeros meses o años de vida y es a menudo la consecuencia de infecciones cerebrales tales como meningitis bacteriana o encefalitis viral, o resulta de lesiones en la cabeza — la mayoría de las veces por un accidente automovilístico, una caída o abuso físico de los niños.
En cambio, la parálisis cerebral congénita está presente durante el parto aunque puede que no sea descubierta por algunos meses. En la mayoría de los casos la causa de la parálisis cerebral congénita es desconocida.
Sin embargo, gracias a las investigaciones, los científicos ya han señalado algunos acontecimientos específicos durante el embarazo o cercanos al parto que pueden hacer daño a los centros motores del cerebro en desarrollo.
Algunas de las causas de parálisis
cerebral congénita incluyen:
En el pasado, los médicos y científicos
atribuyeron la mayoría de los casos de parálisis cerebral
a asfixia o a otras
complicaciones durante el parto si ellos no podían identificar
otra causa. Sin
embargo, la investigación abarcadora de los científicos
del NINDS y de otros ha
demostrado que muy pocos de los bebés que experimentan asfixia
durante el parto
desarrollan encefalopatía después del parto. La
investigación también muestra
que la mayoría de los bebés que experimentaron asfixia no
desarrollaron
parálisis cerebral u otros trastornos neurológicos
durante el crecimiento. De
hecho, las evidencias recientes sugieren que la parálisis
cerebral se asocia
con no más de 10 por ciento de los casos de asfixia u otras
complicaciones
durante el parto.
Los investigadores científicos han evaluado a
millares de
madres embarazadas, las han seguido a través del parto y han
observado el
desarrollo neurológico temprano de sus niños. Como
resultado, ellos han
descubierto ciertas características, llamadas factores de
riesgo, que aumentan
la posibilidad de que un niño se diagnostique más tarde
con parálisis cerebral:
El conocer estas señales de advertencia ayuda a los
médicos a
mantener una vigilancia cercana a aquellos niños que presentan
un riesgo alto
para problemas de término largo en el sistema nervioso. Sin
embargo, los padres
de familia no deben alarmarse si su niño presenta uno o
más de estos factores
de riesgo. La mayoría de tales niños no tienen y no
desarrollan parálisis
cerebral.
Varias de las causas de la parálisis cerebral que han
sido
identificadas a través de la investigación son
prevenibles o tratables:
Además, es siempre bueno esforzarse para tener un
embarazo
saludable a través de cuidados prenatales regulares y buena
nutrición, y
dejando de fumar, consumir alcohol y abusar de drogas. A pesar de los
mejores
esfuerzos de los padres y médicos, algunos niños
nacerán con parálisis
cerebral. Ya que en la mayoría de los casos la causa de la
parálisis cerebral
se desconoce, poco puede hacerse actualmente para prevenirla. A medida
que los
investigadores aprenden más sobre las causas de la
parálisis cerebral a través
de la investigación básica y clínica, los
médicos y padres estarán mejor
preparados para prevenir este trastorno.
Usualmente, las señales tempranas de la
parálisis cerebral
aparecen antes de los 3 años de edad, y a menudo los padres de
familia son las
primeras personas que sospechan que su niño no está
desarrollando las destrezas
motores normalmente. Con frecuencia, los niños con
parálisis cerebral alcanzan
lentamente las etapas del desarrollo tal como el aprender a rodar,
sentarse,
gatear, sonreír o caminar. A veces esto es llamado retraso del
desarrollo.
Algunos niños afectados tienen un tono muscular
anormal. El
tono muscular disminuido se llama hipotonía;
en el cual el bebé parece flácido, relajado y hasta
abatido. Un tono muscular
aumentado se llama hipertonía,
en el cual el bebé parece rígido y tieso. En algunos
casos, el bebé muestra un
período inicial de hipotonía que progresa a
hipertonía después de los primeros
2 o 3 meses de vida. Los niños afectados pueden tener
también una postura
irregular o favorecer el uso de un lado de su cuerpo.
Los padres que por alguna razón están
preocupados por el
desarrollo de su niño deben ponerse en contacto con su
médico, quien puede
ayudarles a distinguir las variaciones normales en el desarrollo de un
trastorno de desarrollo.
Los médicos diagnostican la parálisis cerebral
poniendo a
prueba las destrezas motores del niño y observando
cuidadosamente el historial
médico del niño. Además de verificar los
síntomas descritos arriba — desarrollo
lento, tono muscular anormal y postura irregular — el médico
también pone a
prueba los reflejos del niño y observa la tendencia inicial en
cuanto a la
preferencia de mano.
Los reflejos
son movimientos que el cuerpo hace automáticamente en respuesta
a un estímulo
específico. Por ejemplo, si se pone al recién nacido de
espaldas y con las
piernas sobre la cabeza, el bebé extenderá
automáticamente sus brazos y hará un
gesto que se llama el reflejo Moro, el cual parece un abrazo.
Normalmente, los
bebes pierden este reflejo después que alcanzan los 6 meses,
pero aquellos con
parálisis cerebral lo retienen por períodos anormalmente
largos. Este es sólo
uno de los varios reflejos que el médico puede verificar.
Los médicos también pueden observar la preferencia de mano dominante — es decir, una tendencia de usar la mano derecha o izquierda mucho más. Cuando el médico suspende un objeto delante del niño y a su lado, un niño que ya tiene una preferencia de mano usará la mano preferida para agarrar el objeto aun cuando el objeto esté suspendido más cercano a la mano opuesta. Durante los primeros 12 meses de vida, los niños usualmente no muestran una preferencia de mano.
Pero
los niños con hemiplejía espástica, en
particular, pueden desarrollar una preferencia mucho más
temprano, ya que la
mano del lado no afectado es más fuerte y útil.
El próximo paso en la diagnosis de la
parálisis cerebral es
el de eliminar otros trastornos que puedan causar problemas de
movimiento. Más
importante, los médicos deben determinar que la condición
del niño no empeora.
A pesar de que sus síntomas cambian con el tiempo, la
parálisis cerebral no es una
enfermedad progresiva. Si el niño continúa perdiendo
destrezas motores, es
probable que el problema sea debido a otras causas — incluyendo
enfermedades
genéticas, enfermedades musculares, trastornos del metabolismo o
tumores en el
sistema nervioso. El historial médico del niño, pruebas
diagnósticas
especiales, y en algunos casos, exámenes repetidos pueden ayudar
a confirmar
que los demás trastornos no son la causa.
El médico también puede ordenar pruebas
especializadas para
conocer más de la posible causa de la parálisis cerebral.
Una de estas pruebas
es la tomografía
computarizada, o TC, una técnica
sofisticada de imágenes que utiliza rayos -X y una computadora
para crear una
foto anatómica de los tejidos y estructuras del cerebro. Un
escán TC puede mostrar
las áreas del cerebro subdesarrolladas, quistes anormales (sacos
usualmente
rellenos de líquido) en el cerebro u otros problemas
físicos. Con la
información de los escanes TC, los médicos pueden
prepararse mejor para juzgar
el resultado a largo plazo de un niño afectado.
Imágenes
de Resonancia Magnética o IRM
Es una técnica relativamente nueva de
imágenes cerebrales que está ganando rápidamente
uso generalizado en la
identificación de trastornos cerebrales. Esta técnica
utiliza un campo
magnético y ondas de radio en lugar de rayos-X. La IRM dá
mejores fotos de
estructuras o áreas anormales localizadas cerca de los huesos
que la TC.
La tercer prueba que puede revelar problemas en los tejidos cerebrales es el ultrasonido. Esta técnica envía ondas de sonido al cerebro y utiliza el patrón de ecos para formar una imágen, o sonograma, de sus estructuras. El ultrasonido puede ser usado en los infantes antes de que los huesos del cráneo se endurezcan y se cierren.
A
pesar de que es menos precisa que la TC y la IRM, esta técnica
puede detectar
quistes y estructuras en el cerebro, es más barata y no requiere
de períodos
largos de inmovilidad. Finalmente, los médicos pueden buscar
otras condiciones
ligadas a la parálisis cerebral, incluyendo trastornos
convulsivos, retraso
mental y problemas visuales o auditivos.
Cuando el médico sospecha que existe un trastorno de convulsiones, se puede ordenar un electroencefalograma o EEG. En un EEG se usan parches especiales llamados electrodos los cuales son puestos en el cuero cabelludo para registrar las corrientes eléctricas naturales dentro del cerebro.
Este
registro puede ayudar al médico a ver detalles y patrones en la
actividad
eléctrica que sugieren la presencia de un trastorno convulsivo.
Las pruebas de inteligencia son usadas a menudo para
determinar si un niño con parálisis cerebral padece de
retraso mental. Algunas
veces, sin embargo, la inteligencia de un niño puede ser
subestimada por haber
problemas de movimiento, sensibilidad o de habla, debido a la
parálisis
cerebral, lo que obstaculiza el desempeño del niño en
estas pruebas.
Si se sospechan problemas visuales, el médico puede
referir
al paciente a un oftalmólogo para un examen. Si la posibilidad
de problemas
auditivos existe, el médico puede referir al paciente a un
otólogo.
El identificar estas condiciones acompañantes es
importante,
lo cual es cada vez más exacto a medida que las investigaciones
en progreso
logran adelantos que hacen la diagnosis más fácil. Muchas
de estas condiciones
pueden ser atendidas a través de tratamientos
específicos, mejorando así la
prognosis a largo plazo para aquellos con parálisis cerebral.
La parálisis cerebral no se puede curar, pero a menudo el tratamiento puede mejorar las capacidades del niño. De hecho, el progreso debido a la investigación médica señala que muchos pacientes pueden gozar de vidas casi normales si sus problemas neurológicos están adecuadamente controlados.
No
hay ninguna terapia estándar que funcione bien para todos los
pacientes. Por
eso, el médico debe primero trabajar con un equipo de
profesionales en la
identificación de las necesidades únicas del niño
y sus dificultades, para
entonces crear un plan de tratamiento individual que las atienda.
Algunos métodos que pueden incluirse en el plan de
tratamiento son el uso de fármacos para controlar convulsiones y
espasmos
musculares, aparatos especiales para compensar por la falta de
equilibrio
muscular, cirugía, ayuda mecánica para compensar por
incapacidades, consejería
al paciente para aliviar problemas psicológicos y emocionales, y
terapia
física, ocupacional, del habla y de conducta. Por lo general,
mientras más
temprano se empieza el tratamiento, mayor la posibilidad de que el
niño supere
las incapacidades de desarrollo o de que aprenda formas nuevas de
completar
tareas difíciles.
Los miembros del equipo de tratamiento para un niño
con
parálisis cerebral deben ser profesionales de alta competencia y
con
especialidades variadas. Un equipo de tratamiento típico puede
incluir:
Los individuos con parálisis cerebral y sus familias
o
ayudantes son también miembros importantes del equipo de
tratamiento, y deben
involucrarse íntimamente en todos los pasos de la
planificación, toma de
decisiones y la administración de los tratamientos. Estudios han
demostrado que
el apoyo familiar y la determinación personal son dos de los
factores más
importantes que predicen cuáles de los individuos con
parálisis cerebral logran
realizar las metas a largo plazo.
A veces, sin embargo, los médicos y padres de familia se enfocan en un síntoma individual — especialmente en la incapacidad de caminar. Mientras que el dominar habilidades específicas es un enfoque importante del tratamiento diario, la meta final es ayudar a los individuos a crecer hacia la edad adulta y tener independencia máxima en la sociedad. En las palabras de un médico, "Después de todo, la meta de caminar es moverse del punto A al B. Aun cuando un niño necesite de una silla de ruedas, lo importante es que pueda lograr la meta”.
- Terapia
física, de conducta y otras terapias
- Cirugía
La terapia — ya sea para el movimiento, el habla o tareas prácticas — es la piedra angular del tratamiento para la parálisis cerebral. Las habilidades que un niño de 2 años necesita para explorar su mundo difieren mucho de las que un niño necesita en el salón de clases o de las que un joven necesita para hacerse independiente. La terapia para la parálisis cerebral debe ser adaptada para que responda a estas exigencias cambiantes.
La terapia física usualmente
comienza en los primeros años de vida, inmediatamente
después de la diagnosis.
Los programas de terapia física utilizan combinaciones
específicas de
ejercicios para lograr dos metas importantes: prevenir el deterioro o
debilidad
de los músculos como resultado de la falta de uso (llamado
atrofía por falta de
uso) y evitar la contractura, en la
cual los músculos se
inmovilizan en una postura rígida y anormal.
La contractura es una de las complicaciones más comunes y graves de la parálisis cerebral. Una contractura existe cuando los músculos se encogen crónicamente debido a tono muscular anormal y a la debilidad asociada con la parálisis cerebral. Esta contractura muscular limita el movimiento de las articulaciones, tal como el codo, y puede interrumpir el balance y causar la pérdida de habilidades motoras previas.
La terapia física sola, o combinada con aparatos especiales (a veces llamados aparatos ortopédicos*), logra prevenir esta complicación a base de estirar los músculos espásticos. Por ejemplo, si un niño tiene tendones espásticos en la corva (tendones localizados detrás de la rodilla) el terapeuta y los padres deben animar al niño a que se siente con las piernas extendidas para que estire los tendones.
La tercera meta de algunos programas de terapia física es mejorar el desarrollo motor del niño. Un programa de uso común en la terapia física que logra esta meta es la técnica Bobath, llamada en honor a una pareja pionera de este método en Inglaterra. Este programa se basa en la idea de que los reflejos primitivos retenidos por muchos niños con parálisis cerebral presentan dificultades mayores para aprender el control voluntario. El terapeuta que utiliza la técnica de Bobath procura contrarrestar estos reflejos poniendo al niño en un movimiento opuesto. Así, por ejemplo, si un niño acostumbra tener su brazo doblado, el terapeuta lo extiende repetidamente6.
El segundo método de terapia física es el de hacer "patrones" el cual se basa en el principio de que las destrezas motoras deben enseñarse en la misma secuencia que se desarrollan normalmente. En este método controversial, el terapeuta guía al niño con problemas motores a lo largo del camino de desarrollo motor normal. Por ejemplo, sin considerar la edad del niño, primero se le enseña al niño movimientos elementales como impulsarse para ponerse de pie y gatear antes de enseñarle a caminar. Algunos expertos y organizaciones, incluyendo la Academia Americana de Pediatría, han expresado reservas hacia el método de "patrones" porque no hay estudios que documenten su utilidad.
Usualmente, la terapia física es sólo uno de los elementos de un programa de desarrollo infantil que incluye también esfuerzos para proveer un ambiente estimulante y variado. Al igual que todos los niños, el niño con parálisis cerebral necesita de nuevas experiencias e interacción con el mundo a su alrededor para poder aprender. Programas de estímulo pueden llevar esta experiencia de sumo valor al niño que no puede físicamente explorar por si mismo. Cuando el niño con parálisis cerebral alcanza la edad escolar, el énfasis de la terapia se distancia del desarrollo motor temprano. Entonces, los esfuerzos se concentran en la preparación del niño para el salón de clases, ayudando así al niño a dominar las actividades de la vida diaria y a aumentar al máximo su capacidad de comunicación.
En terapia ocupacional, el terapeuta trabaja con el niño para desarrollar destrezas tales como comer, vestirse o usar el baño. Esto puede reducir las exigencias a los encargados de cuidarlos y aumentar la confianza de los niños en sí mismos y la auto estima.
Para los niños con dificultades al comunicarse, la terapia del habla identifica las dificultades específicas y trabaja para superarlas a través de un programa de ejercicios. Por ejemplo, si el niño tiene dificultades al decir palabras que comienzan con la letra "b", el terapeuta puede sugerir la práctica diaria de una lista de palabras que comienzan con "b", aumentando la dificultad de las palabras según se domina cada lista. La terapia del habla puede también ser usada para ayudar al niño a usar aparatos especiales de comunicación tal como una computadora con sintetizador de voz.
La terapia de conducta provee otro camino para aumentar las habilidades de un niño. Esta terapia, que utiliza teoría y técnicas psicológicas, puede complementar a las terapias física, ocupacional o del habla. Por ejemplo, la terapia de conducta puede incluir el ocultar un juguete dentro de una caja con el fin de premiar al niño si aprende a usar la mano más débil al buscar en la caja. Asimismo, a un niño que aprende a decir su lista de palabras que comienzan con la letra "b" puede dársele un globo por haber dominado las palabras. En otros casos, los terapeutas pueden disuadir la conducta inútil o destructiva como halar el cabello o morder a base de dar selectivamente elogios y regalos al niño durante otras actividades más positivas.
Según el niño con parálisis cerebral
crece, la necesidad de terapia así como el tipo de terapia y
otros servicios de
apoyo cambian. La terapia física constante atiende los problemas
de movimiento
y ésta es complementada con entrenamiento vocacional, programas
de recreo y
pasatiempo, y con educación especial cuando es necesario. La
consejería para
trabajar con ajustes emocionales y psicológicos se puede
necesitar a cualquier
edad, pero usualmente es más crítica durante la
adolescencia. Dependiendo de
sus capacidades físicas e intelectuales, los adultos pueden
necesitar los
cuidados de un acompañante, facilidades de vivienda, transporte
u oportunidades
de empleo.
________________
6 Bobath, K. y B., 1954, p. 10 cit en Busto, 1994,
p.
100.
Los médicos recetan usualmente fármacos para aquellos con convulsiones asociadas con la parálisis cerebral, estos medicamentos son muy eficaces en la prevención de convulsiones en muchos pacientes. En general, los fármacos dados a los individuos son recetados de acuerdo al tipo de convulsión, ya que no hay un sólo fármaco que controle todos los tipos. Sin embargo, personas distintas con el mismo tipo de convulsión puede aliviarse con fármacos diferentes.
Algunos individuos pueden necesitar una combinación de dos o más fármacos para mantener un buen control de sus convulsiones.
Los fármacos a veces son usados para controlar la
espasticidad, en especial, después de cirugía. Los tres
medicamentos más usados
son diacepam, el cual actúa como un relajante general del
cerebro y del cuerpo;
baclofén, el cual bloquea las señales transmitidas desde
la médula espinal para
contraer los músculos; y dantrolina, la cual interfiere con el
proceso de
contracción muscular. Administrados por boca, estos
fármacos pueden reducir la
espasticidad por períodos cortos, pero su valor controlando la
espasticidad por
tiempo largo no ha sido demostrado. Éstos también pueden
provocar efectos
secundarios significativos, como adormecimiento, y sus efectos a largo
plazo en
el sistema nervioso en desarrollo son desconocidos. Es posible que la
solución
para evitar tales efectos secundarios esté en las
investigaciones en progreso
que exploran nuevas rutas para administrar estos fármacos.
A veces, es posible dar a los pacientes con parálisis cerebral atetoide, fármacos que ayudan a reducir los movimientos anormales.
A menudo el fármaco recetado pertenece a un grupo de productos químicos llamado anticolinérgicos que trabajan reduciendo la actividad de la acetilcolina. La acetilcolina es un mensajero químico que ayuda a algunas células del cerebro a comunicarse y que provoca la contracción muscular. Fármacos anticolinérgicos incluyen trihexifenidil, benzotropina y el hidrocloruro de prociclidina.
De vez en cuando, los médicos usan "lavados" de alcohol — o inyecciones de alcohol en un músculo — para reducir la espasticidad por un período corto. Esta técnica se usa a menudo cuando los médicos quieren corregir una contractura que se está desarrollando. Al inyectar alcohol en un músculo que es demasiado corto, el músculo se debilita por varias semanas dándole tiempo a los médicos para alargar el músculo a través de refuerzos metálicos, terapia o enyesando. En algunos casos, si la contractura es detectada lo suficientemente temprano, esta técnica puede evitar la necesidad de cirugía. Además, varias terapias usando fármacos experimentales están bajo investigación.
La cirugía se recomienda a menudo cuando las
contracturas son
lo suficientemente severas como para causar problemas de movilidad. En
la sala
de operaciones, los cirujanos pueden alargar los músculos y
tendones que están
proporcionalmente demasiado cortos. Sin embargo, primero deben
identificar
exactamente cuáles de los músculos están
defectuosos, ya que si se alarga el
músculo incorrecto el problema puede empeorar.
Identificar los músculos con problemas que necesitan corregirse es una tarea muy difícil. Para andar dos pasos con un porte normal se necesitan más de 30 músculos principales trabajando al momento correcto y con la fuerza correcta. Un problema en cualquiera de los músculos puede resultar en un paso anormal. Además, los ajustes naturales que hace el cuerpo para compensar por los problemas musculares pueden ser engañosos.
Existe una nueva herramienta llamada análisis del modo de andar que permite a los médicos reconocer anormalidades en el paso, localizar músculos problemáticos y separar problemas reales de los ajustes por compensación.
El análisis
del paso combina
cámaras
que graban al paciente caminando, computadoras que analizan cada
sección del
paso del paciente, planchas de fuerza que detectan cuando los pies
tocan el
suelo, y una técnica especial de grabación que detecta la
actividad muscular (conocida
como electromiografía).
Usando estos datos, los médicos
están mejor preparados para intervenir y corregir problemas
significativos.
Ellos también pueden usar el análisis del paso para
observar los resultados de
operaciones quirúrgicas.
Debido
a que el alargar un músculo lo hace más débil, la
cirugía para contracturas
requiere muchos meses de recuperación. Por esta razón,
cuando es posible los
médicos tratan de reparar todos los músculos afectados de
una vez o, si más de
un procedimiento quirúrgico es inevitable, ellos tratan de
programar las
operaciones cerca una de las otras.
Una segunda técnica quirúrgica, conocida como rizotomía
selectiva de la raíz dorsal, intenta reducir la
espasticidad en
las piernas reduciendo la cantidad de estímulo que llega a los
músculos de las
piernas a través de los nervios. En este procedimiento, los
médicos tratan de
localizar y cortar selectivamente algunas de las fibras nerviosas
sobreactivadas que controlan el tono muscular de la pierna. A pesar de
que hay
controversia científica sobre qué tan selectiva es la
técnica, los hallazgos de
investigaciones recientes sugieren que la técnica puede reducir
la espasticidad
en algunos pacientes, en especial, en aquellos con diplejia
espástica. Las
investigaciones en progreso están evaluando que tan eficaz es
esta cirugía.
Entre las técnicas quirúrgicas experimentales se encuentran, el estímulo crónico del cerebelo y la talamotomía estereotáctica. En el estímulo crónico del cerebelo, se implantan electrodos en la superficie del cerebelo — la parte del cerebro responsable de coordinar el movimiento — los cuales se usan para estimular ciertos nervios del cerebelo.
Se esperaba que esta técnica reduciría la espasticidad y mejoraría las funciones motores, sin embargo, los resultados de este procedimiento invasivo han sido contradictorios. Algunos estudios han reportado mejoría en las funciones y la espasticidad, mientras que otros no.
La talamotomía estereotáctica envuelve el corte preciso de partes del tálamo, el cual se utiliza como estación retransmisora de los mensajes de los músculos y los órganos sensoriales. Esto ha sido demostrado eficaz sólo para reducir los temblores hemiparéticos.
Ya sean humildes así como los zapatos de "velcro" o avanzados así como aparatos de comunicación computadorizada, los artefactos y máquinas especiales en el hogar, la escuela y el lugar de trabajo pueden ayudar al niño o al adulto con parálisis cerebral a superar limitaciones. Es probable que la computadora sea el ejemplo más impactante de un aparato nuevo que puede hacer una diferencia en las vidas de quienes tienen parálisis cerebral.
Por
ejemplo, un niño que no puede hablar ni escribir pero que mueve
su cabeza,
puede aprender a controlar una computadora usando un puntero de luz
ajustado a
la cabeza con una banda. Bien equipado con una computadora que
sintetiza la
voz, el niño puede comunicarse con otras personas. En otros
casos, la
tecnología ha producido nuevas versiones de aparatos de uso
probado, tal como
la silla tradicional de ruedas y su sucesora moderna, la
eléctrica.
§ Una complicación común es la incontinencia, causada por la falta de control de los músculos que mantienen la vejiga cerrada. La incontinencia puede presentarse como micción involuntaria después de acostarse (conocida como enuresis), micción descontrolada durante actividades físicas (incontinencia del estrés) o un gotear lento de la orina de la vejiga.
Los posibles tratamientos médicos para la incontinencia incluyen ejercicios especiales, bioretroalimentación, fármacos de receta, cirugía o aparatos implantados quirúrgicamente para reemplazar o ayudar a los músculos. También hay disponibles calzoncillos diseñados especialmente.
§ El control inadecuado de los músculos de la garganta, la boca y la lengua conduce a veces al problema de babeo. El babear puede causar irritación grave de la piel, y por ser socialmente inaceptable, puede conducir al aislamiento de los niños afectados. A pesar de que muchos tratamientos para el babeo han sido probados a través de los años, no hay ningún tratamiento que siempre ayude. Los fármacos llamados anticolinérgicos disminuyen el flujo de la saliva pero pueden causar efectos secundarios significativos como sequedad de la boca y digestión inadecuada. La cirugía, aunque a veces es eficaz, conlleva el riesgo de complicaciones incluyendo el empeoramiento de problemas al tragar. Algunos pacientes se benefician de una técnica llamada bioretroalimentación, la cual les avisa cuando están babeando o mostrando dificultades controlando los músculos que cierran la boca. Es más probable que esta clase de terapia funcione bien si el paciente tiene una edad mental de más de 2 o 3 años, está bien motivado a controlar el babeo y entiende que el babeo no es socialmente aceptable.
§ Las dificultades de comer y tragar — también provocadas por problemas motores en la boca — pueden causar desnutrición. La desnutrición, a su vez, puede hacer al individuo más vulnerable a las infecciones y puede causar o empeorar el "fracaso de medrar", un retraso de crecimiento y desarrollo que es muy común en los que tienen parálisis cerebral. Cuando es muy difícil comer, el terapeuta adiestrado en resolver problemas al tragar, puede ayudar a base de establecer dietas especiales y de enseñar nuevas técnicas de comer.
En casos graves de problemas al tragar y de desnutrición, los médicos pueden recomendar un tubo de alimentación, en el cual el tubo lleva los alimentos y nutrientes a través de la garganta hacia el estómago, o gastrostomía, en la cual una abertura quirúrgica permite que se ponga un tubo directamente en el estómago.
Los investigadores de muchas áreas de
medicina y salud están utilizando su experiencia para ayudar a
mejorar el
tratamiento y la prevención de la parálisis cerebral.
Mucho de su trabajo está
apoyado por el Instituto Nacional de Trastornos Neurológicos y
Apoplejía
(NINDS), el Instituto Nacional de Salud Infantil y Desarrollo Humano,
grupos no
comerciales tal como la Fundación Unida de Educación e
Investigación de la
Parálisis Cerebral, y otras instituciones privadas.
La esperanza final de superar la parálisis cerebral está en la prevención. Para prevenir la parálisis cerebral, sin embargo, los científicos deben primero comprender el proceso complejo del desarrollo normal del cerebro y qué puede descarriar este proceso.
Desde temprano en el embarazo y los
primeros meses de vida, una célula se divide para formar un
puñado de células
primero y luego centenares, millones y por fin billones de
células. Algunas de
estas células se especializan convirtiéndose en
células cerebrales. Estas
células cerebrales se especializan en distintos tipos y emigran
al sitio
apropiado en el cerebro. Estas forman ramas que forman conexiones
cruciales con
otras células cerebrales. Finalmente, se crea la entidad
más compleja conocida
por nosotros: el cerebro humano con sus billones de neuronas
interconectadas.
Una gran cantidad de evidencia ha dirigido
a los investigadores en búsqueda de pistas sobre la
parálisis cerebral hacia el
proceso intrincado que ocurre en el vientre. Por ejemplo, un grupo de
investigadores ha observado recientemente que a más de un tercio
de los niños
con parálisis cerebral les falta esmalte en ciertos dientes.
Este déficit
dental puede rastrearse a problemas en los primeros meses de desarrollo
fetal,
lo que sugiere que una interrupción en este período de
desarrollo puede estar
ligada a este defecto dental y a la parálisis cerebral.
Como resultado de ésta y otras investigaciones,
muchos
científicos ahora creen que un número significativo de
niños desarrollan
parálisis cerebral debido a accidentes muy temprano en el
desarrollo del
cerebro. Ellos están examinando cómo las células
del cerebro se especializan,
emigran y forman las conexiones correctas — y buscan factores
prevenibles que
pueden interrumpir este proceso antes o después del parto.
Los científicos están escudriñando otros acontecimientos — tales como la hemorragia del cerebro, convulsiones y problemas respiratorios y de circulación — que amenazan el cerebro del recién nacido.
A través de esta investigación, ellos esperan
aprender cómo
estos peligros pueden hacer daño al cerebro del recién
nacido y desarrollar
nuevos métodos para prevenirlos.
Algunos recién nacidos, por ejemplo, tienen problemas de respiración y de circulación de la sangre que amenazan su vida. Un tratamiento recién introducido para ayudar a estos niños es la oxigenación extracorpórea a través de membranas, en la cual se circula la sangre del paciente por una máquina especial que se hace cargo de la tarea pulmonar de remover el dióxido de carbono y añadir el oxígeno.
A pesar de que esta técnica puede ayudar dramáticamente a tales niños, algunos científicos han observado que una gran porción de los niños tratados experimentan más tarde problemas neurológicos de término largo, incluyendo retraso del desarrollo y parálisis cerebral. Los investigadores observan niños a lo largo del embarazo, durante el parto, el nacimiento y la infancia, y luego estudian de cerca a todos los que recibieron este tratamiento.
Observándolos en cada etapa del desarrollo, los científicos pueden aprender si sus problemas se desarrollaron antes del parto, si resultaron de los mismos problemas respiratorios que los hicieron buenos candidatos para el tratamiento, o si se originaron por errores en el tratamiento mismo.
Una vez que esto se determine, ellos podrán corregir los problemas existentes o desarrollar nuevos tratamientos para prevenir el daño cerebral.
Otros científicos están explorando cómo ofensas al cerebro como la encefalopatía hipoxica-isquémica (daño cerebral debido a la falta de oxígeno o flujo de sangre), hemorragias en el cerebro y convulsiones puedan causar el descargo anormal de productos químicos del cerebro y provocar daño cerebral. Por ejemplo, las investigaciones han demostrado que la hemorragia en el cerebro causa descarga de cantidades grandes y peligrosas de un químico del cerebro llamado glutamato. Mientras que el glutamato se usa en el cerebro para comunicación, demasiado glutamato sobreestimula las células del cerebro y resulta en un ciclo de destrucción. Los científicos están ahora observando el glutamato muy detenidamente para detectar cómo su descarga hace daño a los tejidos del cerebro y extiende el daño de apoplejía.
Conociendo cómo tales químicos del cerebro que
normalmente
nos ayudan a funcionar pueden hacer daño al cerebro, los
científicos pueden
equiparse para desarrollar nuevos fármacos que bloqueen sus
efectos dañinos.
En investigaciones relacionadas, algunos investigadores ya están realizando estudios para conocer si ciertos fármacos pueden ayudar a prevenir la apoplejía neonatal. Varios de estos fármacos son prometedores por haber demostrado que reducen la producción excesiva de productos químicos potencialmente peligrosos en el cerebro y pueden ayudar a controlar el flujo y el volumen de sangre cerebral. Investigaciones anteriores han ligado repentinos cambios de flujo de sangre y volumen a la apoplejía en los recién nacidos.
El peso bajo al momento del parto es también objeto de investigaciones extensas. A pesar de la mejora en los cuidados de salud para las mujeres embarazadas, la incidencia de peso bajo en los recién nacidos permanece en el 7½ por ciento cada año. Algunos científicos que investigan actualmente este serio problema de salud están trabajando para entender cómo las infecciones, problemas hormonales y factores genéticos pueden aumentar la posibilidad de dar a luz a un bebé prematuro. Ellos también están llevando a cabo otras investigaciones aplicadas que podrían producir: 1) nuevos fármacos que puedan demorar el parto con seguridad, 2) nuevos aparatos que mejoren los cuidados médicos para los niños prematuros, y 3) nuevo entendimiento de cómo el fumar y el consumo del alcohol pueden interrumpir el desarrollo fetal.
Mientras que esta investigación nos brinda la esperanza de poder prevenir la parálisis cerebral en el futuro, las investigaciones en progreso para mejorar los tratamientos ofrecen una visión más positiva para quienes tienen que enfrentarse hoy con los desafíos de la parálisis cerebral.
Un propósito importante de tal investigación es la valoración de tratamientos que ya están en uso para que los médicos y padres tengan a la mano la información que necesitan al seleccionar la terapia mejor.
Un buen ejemplo de este esfuerzo es un estudio en progreso apoyado por el NINDS que promete producir nueva información sobre cuáles son los pacientes que más probablemente se beneficiarían de la rizotomía selectiva de la raíz dorsal.
Asimismo, aunque los programas de terapia física son
métodos
populares y bien generalizados de tratar la parálisis cerebral,
existe poca
evidencia científica que ayude a los médicos, a otros
profesionales de la salud
y a los padres a determinar qué tan bien trabaja la terapia
física o cómo
escoger el mejor método de entre muchos. Al presente, la
investigación de la
parálisis cerebral busca proveer esta información por
medio de estudios
cuidadosos que comparan las habilidades de los niños que han
recibido terapia
física u otras terapias con las de aquellos que no han recibido
terapia.
Como parte de este esfuerzo, los científicos están trabajando en la creación de nuevas medidas para juzgar la efectividad de los tratamientos, tal como en la investigación en progreso que busca identificar con precisión las áreas específicas del cerebro responsables del movimiento. Usando técnicas tal como pulsos magnéticos, los investigadores pueden localizar las áreas cerebrales que controlan acciones específicas como levantar la mano o la pierna, para luego construir un mapa detallado. Comparando mapas de los niños con parálisis cerebral hechos antes y después de la terapia, los investigadores pueden obtener nuevos conocimientos de cómo la terapia afecta la organización del cerebro y datos nuevos sobre la eficacia de la terapia.
Los investigadores también están trabajando en el desarrollo de fármacos nuevos — y en nuevas formas de usar los fármacos existentes —- para ayudar a aliviar los síntomas de la parálisis cerebral. En un grupo de estos estudios, los resultados iniciales de la investigación sugieren que los médicos pueden mejorar la eficacia del fármaco antiespástico llamado baclofén administrando el fármaco a través de inyecciones espinales, en lugar de por boca. Además, los científicos están explorando el implante de bombas pequeñitas que suministren un flujo constante de fármacos antiespásticos en el líquido alrededor de la médula espinal, con la esperanza de mejorar la eficacia de estos fármacos y de reducir los efectos secundarios, tal como el adormecimiento.
Otros esfuerzos para desarrollar fármacos experimentales exploran el uso de cantidades minúsculas de la toxina llamada botulina. Ingerida en gran cantidad, esta toxina es responsable del envenenamiento por botulismo, en el cual los músculos del cuerpo se paralizan. Sin embargo, inyectada en cantidades minúsculas en músculos específicos, esta toxina ha demostrado resultados prometedores en reducir la espasticidad local.
También se está dirigiendo un gran esfuerzo investigador a la posibilidad de producir más fármacos eficaces y no tóxicos para controlar las convulsiones. Mediante el Programa de Desarrollo de Fármacos Antiepilépticos, se evalúan compuestos nuevos desarrollados por laboratorios universitarios e industriales alrededor del mundo para el nivel tóxico y su actividad anticonvulsante y coordina estudios clínicos de eficacia y seguridad.
Al presente, este programa ha evaluado más de 13,000 compuestos y como resultado el mercadeo de cinco fármacos antiepilépticos nuevos fué aprobado: carbamazapina, clonacepam, valproato, cloracepato y felbamato.
Un nuevo proyecto dentro del programa es el explorar cómo la estructura de un medicamento anticonvulsante se relaciona con su eficacia. Si es exitoso, este proyecto pueda ayudar a los científicos a diseñar mejores medicamentos anticonvulsantes más barato y rápidamente.
Según los investigadores exploran nuevos tratamientos para la parálisis cerebral y expanden nuestro conocimiento del desarrollo cerebral, podemos esperar adelantos médicos significativos para prevenir la parálisis cerebral y muchos otros trastornos que nos afectan en los primeros años de la vida.
El NINDS es el instituto del gobierno federal líder
en el área
de la investigación biomédica del cerebro y los
trastornos del sistema
nervioso, incluyendo la parálisis cerebral. El NINDS lleva a
cabo
investigaciones en sus propios laboratorios en los Institutos
Nacionales de
Salud en Bethesda, MD, y apoya investigaciones en instituciones en todo
el
mundo. El Instituto también patrocina un programa de
información pública muy
activo. Otras publicaciones del NINDS de interés para todos
aquellos
preocupados por la parálisis cerebral incluyen: "Epilepsia,
Esperanza a través
de la Investigación" y "Las Distonías".
El sulfato de magnesio y la
disminución del
riesgo de parálisis cerebral
La investigación llevada a cabo y patrocinada por el Instituto Nacional de Trastornos Neurológicos y Aplopejía (NINDS del inglés) continuamente busca descubrir nuevas pistas sobre la parálisis cerebral (PC). Recientemente, investigadores del NINDS y del Programa de Estudios de Defectos Congénitos, presentaron datos que sugieren que los niños de peso bajo tienen una menor incidencia de PC cuando sus madres son tratadas con sulfato de magnesio poco antes del parto.
Los niños de peso bajo son 100 veces más
propensos a desarrollar PC que los de peso normal. Si otras
investigaciones
confirman los hallazgos del estudio, el uso del sulfato de magnesio
podría
prevenir el 25 porciento de los casos de PC en los aproximadamente
52,000 niños
de peso bajo nacidos cada año.
El magnesio es un compuesto natural que es
responsable de numerosos procesos químicos en el cuerpo y el
cerebro. Los obstetras
a menudo administran sulfato de magnesio, a las mujeres embarazadas
para
prevenir el parto prematuro y la presión de sangre alta debido
al embarazo.
Este fármaco, administrado intravenosamente en el hospital, es
considerado
seguro cuando es dado bajo supervisión médica.
Los científicos especulan que el magnesio
puede jugar un papel en el desarrollo del cerebro y probablemente
previene el
sangramiento en el cerebro de los niños muy prematuros. Estudios
en animales
han demostrado que el magnesio administrado luego de un trauma al
cerebro puede
reducir la severidad del daño al cerebro.
A pesar de estos resultados de
investigación alentadores, las mujeres embarazadas no deben
alterar su consumo
de magnesio porque los efectos de dosis altas, no han sido estudiados
todavía y
los posibles riesgos y beneficios no son conocidos.
Los investigadores aún no han compilado
los datos sobre las dosis exactas de magnesio que fueron administradas
a las
mujeres en este estudio de observación o de cuanto tiempo antes
del parto se
administró el tratamiento. Es importante saber cuando
administrar el fármaco ya
que el sulfato de magnesio toma aproximadamente de 2 a 3 horas en
llegar al
feto. Los investigadores advierten que se necesita más
investigación para establecer
una relación definitiva entre el fármaco y la
prevención del desorden.
Nos encontramos ante un niño de cuatro años al cual se le diagnostica un retraso psicomotor severo secundario a la P.C.I .
Las secuelas más importantes que presenta son:
epilepsia
generalizada y ausencia de respuesta visual en hemisferio izquierdo,
tetraplejía
mixta (hipotónica-espástica) severa, trastornos visuales,
períodos de
irritabilidad, dificultad en la alimentación (reflejo de
mordida), rechazo a
aceptar texturas y sabores nuevos, alteraciones del sueño.
En nivel actual de competencias que
presenta en las áreas motora, logopédica y de aprendizaje
es el siguiente:
- Tolera bien el decúbito supino y el prono, menos los decúbitos laterales por excesiva abducción de MMII.
- No volteo, no reptación,
no sedestación, no
bipedestación.
- Utiliza
lecho postural para su silla de ruedas.
- Alimentación: presenta graves problemas en la succión, deglución. No mastica, no bebe en vaso.
- Grave retraso del lenguaje a nivel
expresivo (llanto, risa, algún grito, gestos y movimientos) y
comprensivo
(entiende una prohibición y alguna orden sencilla concreta).
- Graves problemas de la musculatura
oral: persiste el reflejo de mordida, alteración del tono en
labios y lengua y
escaso movimiento de la mandíbula.
- Presenta un nivel
cognitivo de una edad de desarrollo aproximada de 3 meses y medio.
En cuanto al grado de dependencia del adulto, es totalmente dependiente en las actividades, dado sus problemas motrices, cognitivos y comunicativos.
En el área de
comunicación y logopedia, se ha de trabajar de manera
individual, la deglución
y la emisión de sonidos.
A continuación,
explicamos la programación de uno de los talleres que
podríamos llevar a cabo,
el procedimiento metodológico, materiales, actividades,
objetivos…
Taller individual
1.
Desarrollar progresivamente las
conductas comunicativas previas al lenguaje:
*imitación vocálica: a, e, i, o u
·
Colabora y/o realiza actividades labiales,
linguales y de mandíbula.
4. Comprender las intenciones y mensajes que le comunican otros niños y adultos:
*Comprensión de los
mensajes orales y/o corporales que le mandan otros niños y adultos.
·
Responde a
instrucciones.
·
Entiende la
afirmación y la negación.
5. Escuchar canciones y cuentos:
*Atención de cuentos
y canciones.
·
Presta
atención ante un cuento o canción
1. Inhibir
reflejo de mordida.
2. Mejorar la ingesta de líquidos.
3.
Mejorar ingesta de sólidos.
Trabajaremos en este taller la comunicación y deglución atípica.
Todos los días
seguimos una misma pauta de
actuación:
1. Relajación
1.1 En cuanto a la relajación, utilizamos técnicas de relajación pasiva, mediante masajes en la cara y cintura escapular.
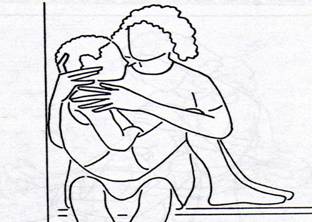
Colocamos al niño sentado sobre nuestras rodillas para que se vaya acostumbrando a esta postura que facilita tanto la articulación oral como la deglución de alimentos y líquidos (fig.1).

Fig.
1.
Posición de sentado sobre las rodillas del logopeda para
facilitar
la
articulación oral y la deglución.
Nuestra mano izquierda la ponemos sujetando su cuello ya que no mantiene control cefálico. En esta posición comenzaremos el masaje pasándole un instrumento de masaje por la cara, suavemente, con movimientos circulares, por la frente, la nariz, las mejillas y alrededor de los labios intentando, mientras pasamos el aparato masajeador rodeando los labios, que el niño consiga cerrar así la boca, repitiendo seguidamente los movimientos anteriores.
Seguidamente masajeamos la misma zona con las manos, también realizando movimientos circulares y seguiremos masajeando el cuello de arriba abajo a ambos lados hasta los hombros, ídem por delante y por detrás del cuello, ídem con el cuello girado lateralmente, insistiendo en la zona del esternocleidomastoideo.
En esta etapa, como necesitamos ambas manos para realizar los ejercicios, una de las piernas las subimos, vertical al suelo, para así sujetar la cabeza del niño.
Mientras le realizamos la relajación, no hay que mantenerse callado sino que le contaremos lo que estamos haciendo, para qué se lo hacemos, lo que haremos después… le hacemos preguntas…
1.2 A continuación nos centramos en la relajación de los labios mediante ejercicios pasivos de los labios (estirar y fruncir).
- Realizamos
movimientos circulares y con una ligera presión sobre el
orbicular de los
labios, tanto en la rama superior como en la inferior.
Combinamos
dichos movimientos circulares con
pequeños estiramientos de ambos
labios y
en todas direcciones.
- Cogemos fuertemente los labios pinzándolos con los dedos y estirándolos.
Primero, cogemos el labio superior y lo estiramos
hacia abajo cubriendo el inferior. A continuación, realizamos
estiramientos
hacia fuera y en todas direcciones.
Estos ejercicios
pasivos van destinados a la relajación de toda la zona oral y
perioral para
conseguir la vocalización de sonidos y fonemas, además de
preparar la zona para
la masticación y deglución.
2. Fonación
A continuación, le pedimos que emita algún sonido o el fonema /a/ que sabemos que puede decirlo de manera clara. Se pronuncian sonidos en la oreja del niño, y se estimula a éste para que los repita. Para conseguirlo, ya que a veces le resulta dificultoso, le hacemos todo tipo de preguntas; por ejemplo: “cómo ha ido el fin de semana, fuiste a algún sitio con los papás, escuchaste algún cuento…” Así, pronto o tarde, pronunciará un sonido. En cuanto emita cualquier sonido lo celebramos, una simple sonrisa debe ser recompensada.
Cuando nuestro
paciente emite la vocal /a/ además de ser una emisión
retrasada, debido esto a
un asincronismo entre la espiración y el funcionamiento de las
cuerdas vocales,
la intensidad de la voz suele ser débil o decae
rápidamente después del
principio del sonido, debido a la vibración insuficiente de las
cuerdas
vocales.
Para conseguir
que el niño logre producir la voz recurrimos, al igual que en el
taller de
logopedia, al movimiento.
Aprovechamos las
espiraciones bucales asociadas al sonido (vocales) empujando suavemente
con la
mano, plana, haciéndola vibrar con la mayor rapidez posible,
sobre el diafragma
y el pecho.
En el examen de deglución:
- En primer lugar, observamos la deglución de la saliva.
- Después, degluciones con líquidos, observando su patrón deglutorio.
- Repetimos la operación mientras mastica algún alimento sólido.
Hemos observado que presenta problemas en la deglución. No mastica ni es capaz de beber en vaso, todo esto unido a sus graves problemas de la musculatura oral: persiste el reflejo de mordida, alteración del tono en labios y lengua y escaso movimiento de la mandíbula.
Debemos corregir las alteraciones de la mandíbula ejercitando un control de ésta con el fin de facilitar la alimentación y la verbalización.
Algunos ejercicios para facilitar ese control:
-. Sujetamos la mandíbula del niño con la mano derecha, aplicando el dedo pulgar sobre la articulación de la mandíbula, el dedo índice entre el mentón y el labio inferior y el dedo corazón debajo del mentón, ejerciendo entonces una presión constante (fig.2).
-. Si lo colocamos de frente al logopeda, ejercitamos
también
presión constante con
la mano derecha sobre la mandíbula infantil, situando el dedo pulgar entre el mentón y el labio inferior, el dedo índice sobre la articulación de la mandíbula, y el dedo corazón debajo del mentón (fig. 3).
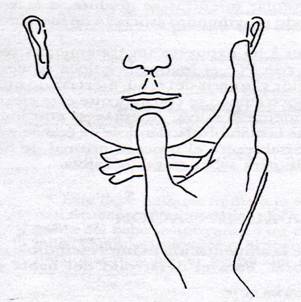
Fig.
2. Control de la mandíbula del niño, colocado a la
derecha del logopeda.
Fig. 3. Control de la mandíbula del
niño,
colocado frente al logopeda.
Mientras
realizamos dichos ejercicios, sostenemos con la mano izquierda la
cabeza del
niño, manteniéndola recta y con el cuello ligeramente
inclinado. El niño rehúsa
las primeras tentativas, pero es preciso darle tiempo para que se vaya
adaptando, y pronto se descubrirá que, poco a poco, acepta la
ayuda.
-
Mejorar
la ingesta de líquidos y sólidos
Líquidos: Trabajamos la deglución de una pequeña cantidad de agua que le vamos introduciendo poco a poco en la cavidad bucal mediante una jeringa.
Sólidos:
Trabajamos la deglución
de sólidos mediante un taco de jamón. Cortamos
un trozo alargado del tamaño de un dedo. Sosteniéndolo
por una parte,
introducimos la otra en la boca del niño, el cual,
controlándole la mandíbula,
lo masticará y extraerá su jugo. Al mismo tiempo aprende
a tragar.
Si durante el
tratamiento, el niño traga un trozo de jamón y se
atraganta, habrá que
enderezarlo prontamente a la posición adecuada. Se
evitará darle golpecitos en
la espalda, ya que esto puede provocar una inhalación y, como
consecuencia, una
aspiración.
Materiales
usados en el taller: colchoneta, cuña, radio-cassette,
juguetes, hamaca,
cintas de cuentos, música, aparatos de relajación, vaso,
jeringa, trozo de
jamón., botella
En la parálisis cerebral infantil
existe un problema neurológico de base que
incidirá en los posibles
problemas del lenguaje.
El tratamiento de los problemas de lenguaje
en la parálisis cerebral es
una actividad compleja por la gran diversidad de variables implicadas
en
función de la gravedad del cuadro.
Será importante que el tratamiento del
lenguaje empiece lo más
precozmente posible.
En general, el tratamiento será
multidisciplinario, es decir, que no se
trabajará solamente la fonética… sino que lo más
probable es que sean múltiples
los aspectos a trabajar.
La gravedad del problema implicará que
los tratamientos sean largos, en
los que la colaboración del individuo será de gran
importancia
Es muy importante saber diferenciar los
aspectos fundamentales a trabajar
en cada etapa del desarrollo, así como la aplicación
correcta de las técnicas,
en ocasiones muy especializadas.
En general, el tratamiento irá
encaminado a conseguir una comunicación
fluida que a perfeccionar mucho los mecanismos de articulación,
de voz,
etcétera.
El saber combinar los aspectos individuales
del tratamiento con los
familiares, escolares y sociales será importante para conseguir
una mejor
evolución del lenguaje.
Conforme
aumente la variedad de situaciones psicolingüísticas y las
exigencias sociales, puede empeorar el habla, por eso el logopeda debe
controlar la evolución del lenguaje y la capacidad de
expresión de expresión
del individuo durante mucho tiempo, y en ocasiones con controles
periódicos,
aunque haya terminado la fase de entrenamiento.
* Análisis
del paso - una técnica que usa
cámaras, planchas de fuerza, electromiografía y
análisis computarizado para
grabar y medir sin prejuicios el modo de andar de un individuo.
* Aparatos
ortopédicos - aparatos
especiales, tales como tablillas o soportes metálicos, usados
para tratar
problemas de los músculos, tendones o huesos.
* Asfixia
- la interrupción del flujo de
oxígeno al cerebro y a otros órganos vitales.
*
Congénito - presente al momento de nacer.
* Contractura
- acortamiento crónico de un
músculo que limita el movimiento de una articulación.
* Cuadriplejia
espástica (o cuadriparesis)
- una forma de parálisis cerebral en la cual las cuatro
extremidades son
afectadas igualmente.
* Diplejia
espástica - una forma de
parálisis cerebral en la cual los dos brazos y las dos piernas
son afectados,
las piernas son más severamente afectadas.
* Disartria -
problema del habla causado
por dificultades del movimiento y coordinación de los
músculos necesarios para
hablar.
* Electroencefalograma
(EEG) - una técnica
para grabar el patrón de corrientes eléctricas dentro del
cerebro.
* Electromiografía
- una técnica de
grabación especial que detecta la actividad muscular.
* Encefalopatía
hipóxica-isquémica - daño
cerebral causado por flujo de sangre inadecuado o surtido insuficiente
de
oxígeno al cerebro.
* Estereoagnosia
- dificultad de percibir
e identificar objetos usando el sentido del tacto.
* Estrabismo
- falta de alineamiento en los ojos.
* Fracaso
de medrar - una condición
caracterizada por retraso en el crecimiento físico y el
desarrollo.
* Gastrostomía
- un procedimiento
quirúrgico para crear una abertura artificial en el
estómago.
* Hemianopsia
- vista defectuosa o ceguedad que impide
la mitad del campo de vista normal.
* Hemiplejía
espástica (o hemiparesis)
-una forma de parálisis cerebral en que la espasticidad afecta
el brazo y la
pierna en un lado del cuerpo solamente.
* Hipertonía
- aumento del tono muscular.
* Hipotonía
- reducción del tono muscular.
* Ictericia -
trastorno de sangre causado
por un aumento anormal de los pigmentos biliares en el torrente
sanguíneo.
* Imágenes
de resonancia magnética (IRM) -
una técnica de imágenes que usa ondas de radio, campos
magnéticos y análisis
computarizado para crear un dibujo de los tejidos y estructuras del
cuerpo.
*
Incompatibilidad Rh - una condición sanguínea en la
cual los anticuerpos en la sangre de una mujer embarazada pueden atacar
las
células sanguíneas fetales, impidiendo así el
surtido de oxígeno al feto.
* Parálisis
- perlesía, problemas en el
control del movimiento voluntario.
* Paraplejia
espástica (o paraparesis) -
una forma de parálisis cerebral en que la espasticidad afecta
ambas piernas
pero los brazos no son afectados o son afectados muy poco.
* Paresis o plejia - debilidad o parálisis - en la parálisis cerebral, estos términos típicamente se combinan con otra frase que describe la distribución de la parálisis y la debilidad, p.ej., paraparesis.
* Pigmentos
biliares -substancias
amarillentas producidas por el cuerpo humano como sub-producto de la
digestión
y la destrucción de las células rojas de la sangre.
* Puntuación
Apgar - puntos en una escala
numérica usada por los médicos para evaluar el estado
físico del bebé al
momento del parto.
* Reflejos
- movimientos que el cuerpo
hace automáticamente como respuesta a un estímulo
específico.
* Rizotomía
selectiva de la raíz dorsal -
un procedimiento quirúrgico en el cual se cortan fibras
nerviosas
preseleccionadas para reducir la espasticidad en las piernas.
* Rubéola
- conocida también en inglés
como German Measles, rubéola es una infección viral que
puede hacer daño al
sistema nervioso del feto en desarrollo.
* Temblores hemiparéticos - sacudidas no
controlables que afecta a las extremidades del lado espástico
del cuerpo en
quienes tienen hemiplejia espástica.
* Tomografía computarizada (TC) - una
técnica de imágenes que usa rayos X y una computadora
para crear una foto de
los tejidos y estructuras cerebrales.
* Ultrasonido
- una técnica que envía
ondas de sonido a los tejidos y estructuras y usa el patrón de
ecos para formar
una imagen llamada sonograma.
+ Little,
William John, (1810-1894)
Cirujano inglés que fue el primero en describir brillantemente
la parálisis
cerebral. Tenía una deformidad en equino-varo secundaria a
poliomielitis y
Stromeyer le realizó una tenotomía sobre su Aquiles
izquierdo. Fundó el
Hospital Ortopédico Nacional Real de Londres. Su epónimo
tiene que ver con:
A) Técnica de tenotomías en el pie equino-varo B)
Pulgarización del índice.
C) Descripción de la parálisis
cerebral y sus causas D) Pionero de la cirugía de la mano.
+ Sigmund Freud Sigismund Schlomo
Freud (Freiberg, 6 de
mayo de 1856 - Londres, 23 de septiembre de 1939), más conocido
como Sigmund
Freud, fue un médico neurólogo austríaco y el
principal impulsor del
psicoanálisis. En los comienzos de su carrera había
investigado la parálisis
cerebral. Publicó numerosos artículos
médicos en este campo. También mostró que la
enfermedad existía mucho antes de
que otros investigadores de su tiempo tuvieran noticia de ella y la
estudiaran.
Sugirió que era erróneo que esta enfermedad, que
había descrito William
Little (cirujano ortopédico británico),
tuviera como causa una falta de oxígeno
durante el nacimiento. En cambio, dijo que las complicaciones en el parto eran sólo un
síntoma
del problema. No fue hasta la década de 1980 cuando sus
especulaciones fueron confirmadas por investigadores más
modernos.
+ Apgar, Virginia (1909-1974) era oriunda de Nueva Jersey y estudió su pre-universitario en el Colegio Mount Holyoke en Massachussets. Se hizo médica en el Colegio de Médicos y Cirujanos de la Universidad de Columbia en Nueva York, en una época en que ni la mitad de las mujeres terminaban su bachillerato. Después de una incursión en cirugía, se entrenó en la incipiente especialidad de la anestesia, y volvió a trabajar a su Alma Mater, donde posteriormente se dedicó a la Anestesia Obstétrica.
-
Figura 1: Busto, 1994, p. 132.
-
Figura 2: Busto, 1994, p. 106.
-
Figura 3: Busto, 1994, p. 106.
- Busto C. 1994.
Reeducación del habla y del lenguaje en el paralítico cerebral.
Madrid, Ed. CEPE.
- Puyuelo M., Póo P., Basil C., Le
Métayer M., 1996
Logopedia en la parálisis cerebral: Diagnóstico y tratamiento.
Barcelona, Ed.Masson.
- Borrás S., Rosell V.,
Talens T., Rosell V., 2005
Guía para la reeducación de la deglución atípica y trastornos asociados.
Madrid, Ed. Nau Llibres.
- Garrido Landívar, J. 2003.
Programación de actividades para Educación
Especial.
Madrid Ed: CEPE
- Love, R., Webb, W., 2001
Neurología para los especialistas del habla y del lenguaje.
Madrid, Editorial médica Panamericana.
- Peña-Casanova, J. 2002.
Manual de logopedia
Barcelona,
Ed: Masson.