Alteración de la secreción salival
La saliva, un líquido fisiológico complejo, es el producto de secreción de las glándulas salivales. Se trata de un fluido incoloro, inodoro, algo espumoso y muy acuoso. Contiene un 99% de agua y un 1% de sustancias orgánicas e inorgánicas. Desempeńa un papel central en el mantenimiento y protección de los tejidos orales. Lubrifica y limpia las cavidades orales, posee propiedades antibacterianas, tampona el ph, contribuye a la remineralización de dientes , promueve el gusto… La producción de saliva diaria varía ampliamente considerándose como normal de 700cc. A 1.5 litros La secreción salival se produce a través de la estimulación simpática y parasimpática del sistema nervioso autónomo. La saliva estimulada se origina por dos tipos de reflejo: el condicionado, factores emocionales y psíquicos, oído, vista, olfato y tacto, y el incondicionado, gusto, masticación, dolor oral…Estos estímulos sensitivos a través de las vías aferentes llegan a los centros salivales; desde allí y por las vías eferentes simpáticas y parasimpáticos alcanzan las glándulas salivales provocando la secreción. Se denomina tasa de flujo salival la cantidad de mililitros de saliva producidos por minuto. La tasa normal de un sujeto adulto en condiciones de reposo es de 0.4 ml/min y en condiciones de estimulación 2 ml/min;(Scully, 2006, 215) La producción de saliva presenta variaciones fisiológicas según la edad, sexo y ritmos circadianos. Dentro de los trastornos de la secreción salival se distinguen dos grandes cuadros: hiposecreción e hipersecreción.

Hiposecreción
Se habla de hiposecreción salival o hiposialia cuando la tasa de flujo salival desciende por debajo de o.1-0.2 ml/min en saliva no estimulada y por debajo de 0.5-0.7 ml/min para saliva estimulada; (Scully, 2006, 215). Las noxas que pueden modificar la tasa de secreción van a actuar fundamentalmente, bien sobre las vías de control o bien sobre la propia glándula. Los factores que alteran por defecto el flujo salival pueden actuar a distintos niveles.A) Ausencia o disminución de los estímulos periféricos.
B)Alteraciones del sistema nervioso central, periférico(estrés, fármacos, radiación): los fármacos son la causa más frecuente de hiposialia, se estima que más de 400 fármacos, algunos de uso muy habitual, pueden provocar sequedad oral. Entre ellos: analgésicos, antidepresivos, diuréticos, antihipertensivos…Además, los pacientes irradiados a causa de carcinomas de cabeza y cuello suelen presentar hiposialia severa.
C)Trastornos en la producción salival
a) Por insuficiente material de producción de saliva, por ejemplo la deshidratación.
b) Por destrucción de parénquima salival.
D) Restricciones en el transporte( estenosis en los conductos excretores).
E) Situaciones a cuerpo extrańos. Se engloban pacientes generalmente de edad que son portadores de prótesis dentales y manifiestan una conducta de deglución constante que se traduce en una sensación de sequedad
Las consecuencias de la hiposialia son múltiples y claros:
- Dificultad para masticar, para hablar o deglutir junto con alteraciones del gusto.
- Halitosis.
- Caries. Se produce un aumento de la incidencia de caries dental debido a las alteraciones cuantitativas y cualitativas de la saliva.Este deterioro dental se caracteriza por ser de evolución rápida y localización a nivel cervical, incluso de obturaciones recientes. También se produce un aumento de caries en zonas topográficas no habituales como áreas interproximales de los dientes anteriores inferiores y superficie incisal.
- Enfermedades periodontales. La sequedad bucal favorece el acúmulo de placa bacteriana, aumentando la frecuencia y la gravedad de las enfermedades propias de la encía; ( Scully, 2006, 217).
- Problemas mucosos. Atrofia, fisuración y ulceración de los tejidos blandos por pérdida de lubricación. La mucosa aparece seca, eritematosa, sensible y dolorosa y en muchas ocasiones existe una sensación urente o de quemazón principalmente en la lengua.(Véase figura 2).
- Predisposición a infecciones. Se produce una alteración del Ph así como una disminución de inmunoglobulinas, lisozima y otras enzimas, existiendo una tendencia a desarrollar infecciones orales,como una colonización de Candidans albicans sobre el dorso de la lengua y paladar.
- Síntomas extraorales. Como por ejemplo sequedad en otras mucosas,
fosas nasales, garganta, genitales, piel, faringe y aparato
respiratorio.
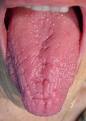
Fig.2.Candidiasis eritematosa en paciente con hiposialia. (Bagán, 2006, 217)
En cuanto al tratamiento que debemos seguir al tratar con un caso de hiposecreción , el objetivo fundamental es aumentar la secreción de la saliva para que mejore la calidad de vida. Si es posible se hará un tratamiento causal y si no lo es, un tratamiento sintomático y preventivo de las complicaciones originadas por la falta de saliva:
- Control de los fármacos que toma el paciente Debemos intentar la supresión o reducción de la dosis de fármaco o bien buscar otro no xerogénico si ello es posible;(López, 1996, 218)
- Técnicas de prevención y tratamiento de infecciones sobreańadidas Las medidas profilácticas deben estar incluidas de forma rutinaria tanto para los tejidos orales como blandos. Hay que mejorar la higiene oral, aplicar preparados fluorados y productos antimicrobianos en forma devolutorios, dentífricos, geles, hacer un cambio dietético con disminución de azúcares evitar café y tabaco ey aumentar la ingesta de líquidos.
- Estimulantes salivales Principalmente se utilizaran chicles edulcorados no cariogénicos, estímulo masticatorio, bebidas ácidas , ya que el ácido cítrico es un potente estimulador de la secreción salival, estímulo gustativo y fármacos como la policarpina, betanecol, carbacol…
- Sustitutos salivales
Es éste un tratamiento dirigido a paliar los efectos de la sequedad
oral cuando resulta imposible restituir la funcionabilidad de la
glándula salival. Los sustitutos son preparados que tratan de
asemejarse a la saliva humana, bien en composición y en viscosidad. Son
soluciones que contienen glicoproteínas, carboximetilcelulosa y enzimas;
( López, 1996, 219)
Hipersecreción
Se utiliza el término de hipersecreción, hipersalivación o ptialismo para describir el aumento del flujo de saliva. Son escasos los estudios epidemiológicos de esta sintomatología, existiendo dificultad en encontrar series significativas quizás porque los problemas orales que ocasionan no son tan importantes como los generados por hiposecreción. Existe un amplio espectro de causas que pueden originar una hipersecreción salival: - Condiciones fisiológicas: babeo en los lactantes, hipersalivación por erupción dentaria, embarazo, fase secretora del ciclo menstrual…
- Causas patológicas
- A) Alteraciones del aparato digestivo. Dolor oral, problemas periodontales, irritantes locales. El flujo salival aumenta por excitación de las terminaciones sensitivas de la región y puesta en marcha del mecanismo secretorio como factor defensivo.
- B) Intoxicaciones exógenos por mercurio, yodo o plomo y endógenas como uremia.
- C) Causas neurológicas. Neuralgias faciales, enfermedad de Parkinson, auras epilépticas… El babeo puede ser un problema en pacientes disminuidos psíquicos, en los que tienes un problema neurológico como parálisis cerebral, o en los que han sufrido una resección quirúrgica mandibular.
- D) Causas farmacológicas. También puede producirse como consecuencia de ciertos fármacos como el litio y agonistas colinérgicos.
- E) Otras causas. Hipertiroidismo, algunas infecciones en su
fase crítica, o la disautonomía familiar o síndrome de Riley-Day que se
caracteriza por transpiración excesiva, sialorrea, erupciones cutáneas,
labilidad emocional y grandes fluctuaciones de la tensión arterial.
Las manifestaciones de la hipersecreción varían dependiendo de la intensidad de la patología. Es frecuente que se produzca descamación de los labios, queilitis angular y dermatitis a nivel del mentón en pacientes expuestos a un babeo continuo.(Véase figura 3). El tratamiento eficaz requiere un control del agente o agentes etiológicos. Así, la actitud lógica consiste en reducir o suprimir los factores implicados.Si el responsable es un fármaco se debería eliminar o cambiar si ello es factible. También se han utilizado con éxito de forma excepcional la aplicación de parches transcutáneos de escopolomina obteniéndose buenos resultados en nińos con babeo que presentan un cierto retraso mental, pero no debe ser usada en nińos menores de 10 ańos; ( López, 1993,221). Por último diversas técnicas quirúrgicas se han utilizado con éxito para controlar el babeo severo en pacientes con poco control neuromuscular: reubicación de los conductos submaxilares, reubicación de los conductos parotídeos…
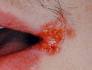
Fig.3.Queilitis angular.(Bagán,2006,221)
Las glándulas salivales están formadas por un parénquima, un estroma y unos conductos excretores, en el estroma, se encuentra el soporte conjuntivo de la glándula, y en los conductos excretores, es donde se producen los cambios inflamatorios, que se caracterizan, por una tumefacción dolorosa de la glándula afectada. El término sialoadenitis define la respuesta inflamatoria de las glándulas salivales ante un amplio espectro de agentes causales. La etiología de la sialoadenitis muy variada, se encuentran implicados: agentes infecciosos, obstrucción de agentes excretores, causas inmunológicas, radiaciones ionizantes, etc.
"Sialoadenitis víricas"
Aunque existen múltiples virus que pueden causar sialoadenitis, nos centraremos en detallar las producidas por Paramixovirus por ser las más frecuentes, y las causadas por Citomegalovirus por su gravedad y frecuente asociación con otros procesos patológicos (Martín-Granizo, 2002,36).
1.PAROTIDITIS EPIDÉMICA (PAPERAS)
Es la más importante por su frecuencia, habitualmente diagnosticada por los pediatras. Está producida por Paramixovirus, se trata de un virus RNA, del mismo grupo que el virus del sarampión el cual contiene un antígeno S (proteína de la núcleo-cápside) y un antígeno V (proteína de la cubierta), que se contagia por la saliva, con un periodo de incubación de 12-25 días. Debido a la presencia del virus en la saliva, dos tercios de los que se infectan contraen la enfermedad. La incidencia de esta enfermedad ha disminuido por la vacunación masiva de nińos. La vacunación se realiza con virus atenuados y confiere inmunidad permanente, se administra a los 15 meses de edad junto al sarampión y la rubéola. En general la mayoría de los casos se observa en nińos de 5 a 9 ańos y el 90% de los casos ocurre antes de los 14 ańos
Las ”paperas” suelen manifestarse como una tumoración bilateral de ambas glándulas parótidas, que pueden levantar ligeramente el lóbulo de la oreja, la piel que recubre la glándula está ligeramente enrojecida, la palpación es dolorosa, en ocasiones puede asociarme trismo(Fig.4) Se acompańa de síntomas generales como fiebre, malestar y anorexia
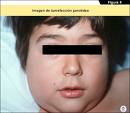
Fig.4.Paperas. (Bagán, 2006, 223)
Las complicaciones más frecuentes de la parotiditis epidémica son: la meningitis y la encefalitis, retraso psicomotor y foco irritativo cerebral. Menos frecuentemente se ha descrito casos de sordera, miocarditis, mastitis, pancreatitis… No existe tratamiento específico hasta la fecha y sólo se recomienda reposo, dieta blanda con abundantes líquidos, analgésico y antipirético (Bagán, 2006, 224)
"2.PAROTIDITIS POR CITOMEGALOVIRUS">2.PAROTIDITIS POR CITOMEGALOVIRUS
El citomegalovirus es un virus del grupo de los herpesvirus. ??????????????????????????????????????????????????????????? ??????????????asintomática, aunque puede dar lugar a enfermedad clínica, por reactivación del virus, con mayor o menor grado de afectación sistémica en embarazadas o en pacientes inmunodeprimidos, como son los pacientes sometidos a transplantes, los infectados por el VIH, los pacientes oncológicos… En neonatos, la infección es generalizada con afectación de órganos vitales y con frecuencia puede causar la muerte. La infección congénita se asocia con múltiples malformaciones. El virus puede detectarse en la saliva, orina, leche materna, sangre y heces. El tratamiento es sintomático, similar al recomendado para la parotiditis epidémica, junto al tratamiento de las complicaciones y de la afectación multisistémica, si se produce(Martín-Granizo,2002,40-42). El cidofovir vía intravenosa se ha detectado el fármaco más efectivo para el tratamiento y la prevención de estas infecciones.
El término sialoadenosis fue establecido en el ańo 1959 por Rauch (Scully,2006,237). La sialoadenosis es una enfermedad no inflamatoria ni neoplásica de las glándulas salivales, esencialmente de parótidas, que se caracteriza por una tumefacción indolora, bilateral y de consistencia blanda, pastosa. Está producida por un trastorno metabólico y secretor , que provoca un acúmulo de gránulos de cimógeno en los acinos y su consecuente aumento de tamańo. La confirmación diagnóstica se realiza por el estudio histológico en el que se aprecian unos acinos con un diámetro superior a 65 m?.
Se han seńalado diferentes factores asociados a la sialoadenosis que pudiesen tener un papel etiológico en su desarrollo:
- Alteraciones endocrinas: como la diabetes mellitas más común en la tipo 2, alteraciones tiroideas(hipotiroidismo), alteraciones de las glándulas suprarrenales, embarazo, lactancia, pubertad y menopausia.
- Alteraciones distrófico- metabólicas como deficiencias en vitaminas y proteínas, malnutrición, alcoholismo, cirrosis hepática, anorexia y bulimia.
- Farmacológicas: fármacos antihipertensivos como la clonidina,
fármacos simpaticomiméticos, fármacos psicótropos, ácido valproico…
Es mucho más frecuente en parótidas, sin existir predilección por el sexo, con una mayor frecuencia de aparición entre los 40-70 ańos. La sialoadenosis es una tumefacción bilateral de las glándulas salivales, sin características inflamatorias ocasionadas por un trastorno secretor y metabólico glandular. Se puede manifestar en forma de tumefacciones recidivantes de las glándulas, pero persistiendo siempre una cierta tumefacción residual con carácter crónico y mantenida. Son asintomáticas y no están relacionadas con la ingesta de alimentos. A veces son diagnosticadas por la alteración facial estética que originan, siendo este el motivo por el que los pacientes acuden a la consulta del profesional.
Su tiempo de evolución es muy largo, siendo posible encontrar pacientes que seńalan un periodo de hasta 20 ańos. La sialoadenosis es un proceso benigno y sin haberse descrito casos de degeneración maligna. Por lo tanto, el tratamiento debe enfocarse en primer lugar enfocarse en primer lugar a nivel etiológico , identificando y en su caso tratando los factores seńalados. Sólo por motivos estéticos y por supuesto ante la petición insistente del paciente, puede considerarse el efectuar tratamientos quirúrgicos
El síndrome de Sjörgen(SS) es una exocrinopatía sistémica de naturaleza autoinmune y etiología desconocida, cuyo componente más llamativo es una infiltración por linfocitos T( y también B) en las glándulas salivales y lagrimales. Esta filtración produce una destrucción de éstas glándulas exocrinas y como consecuencia una xerostomía y una xeroftalmia, es el llamado “complejo sicca”( síndrome seco). El SS primario se diagnostica cuando solo están afectadas las glándulas lagrimales y las salivales, sin otras alteraciones autoinmunes sistémicas; pero si aparece asociada otra enfermedad como la artritis reumatoide u otro proceso autoinmune, se denomina SS secundario. La forma secundaria es más prevalente que la primaria.
El SS afecta a un 0.4-5% de la población, con marcada predilección por las mujeres (9:1), a partir de los 40-50 ańos (Bermejo,1998,360). Aunque se considera que no es hereditaria, se ha observado asociación con diversos genotipos. La etiología es desconocida y la patogénesis es compleja y no está muy clara. Se han implicado diversos factores víricos, inmunológicos, hormonales, genéticos,etc
Se sospecha que por un virus o agente desconocido a superficie celular de las células acinares exocrinas se vuelve antigénica, promoviendo la activación y la infiltración de linfocitos B y T, que invaden y destruyen los acinos glandulares. Los linfocitos B hiperactivos producen autoanticuerpos y se forman inmunocomplejos.El resultado es el agrandamiento glandular por la infiltración y la disminución de la producción de saliva y/o lágrima(Hamburger, 2004, 306).
Lo pacientes con SS no siempre presentan los típicos síntomas de boca y ojos secos, sino que pueden comenzar con síntomas inespecíficos como artralgia, fatiga, sequedad vaginal, insuficiencia pancreática fenómeno de Raynaud o síntomas neurológicos. También se ha descrito alteraciones en la composición salival.Además se producen unas manifestaciones relacionadas directamente con la afectación glandular.
Como manifestaciones encontramos:
- Queratoconjuntivitis seca por la afectación de las glándulas lagrimales y la ausencia de lágrimas.
- Agrandamiento de la parótida asintomático y asimétrico.
- Caries dental. A causa de la hiposialia hay una alteración de la microbiota que provoca estas caries
- Infecciones por Candidans. Hay una mayor predisposición debido también a una alteración de la microbiota
- En general, sequedad en los labios, mucosa interna oral,
lengua…
No existe un tratamiento eficaz para el SS, es un proceso incurable. Sin embargo se pueden tratar los síntomas y prevenir y tratar algunas de las complicaciones. En general hay que aconsejar al paciente que evite los entornos excesivamente secos, el tabaco y geles o jabones demasiado fuertes. Para la sequedad lagrimal se emplean lágrimas artificiales de forma diaria tantas veces como se requiera, ya que su efectividad dura muy poco. En ocasiones se ha de administrar un colirio con antibiótico cuando existe conjuntivitis.
Para la sequedad oral se le aconseja al paciente que beba mucha agua y que estimule la secreción masticando chicles sin azúcar., o enjuagándose con soluciones salinas o de ácido cítrico. Puede ayudar a mantener la boca húmeda con preparados especiales a base de carboximetilcelulosa; pero estos preparados tienen un efecto terapéutico corto y sirven sobre todo para aliviar los síntomas, ya que no logran la función protectora que tiene la saliva. Para prevenir la aparición de caries se aconseja una higiene meticulosa, un control dietético, así como la utilización de preparados de flúor, en forma de colutorios, pasta dentífrica y geles que se aplican con cubetas.
Podemos encontrar varios tipos de quistes en la mucosa oral
"MUCOCELE">MUCOCELE
El mucocele, a excepción del fibroma irritativo, es la tumoración benigna de tejido blando más frecuente de la cavidad oral. Se define como una cavidad rellena de moco. Cuando se localizan en el suelo de la boca se denomina ránula, porque la inflamación asemeja los sacos de la boca o de aire de las ranas. El moco es el producto secretor exclusivo de las glándulas salivales accesorias, menores, y el más importante de la glándula salival sublingual, mayor. El mecanismo por el que se desarrolla una cavidad de moco es la extravasación o retención.
- Los mucoceles por extravasación se forman por el goteo de fluido de los conductos o de los acinis en el tejido de alrededor, son los más frecuentes y representan más del 80% del total. Se tratan de seudoquistes sin paredes definidas. Son los más frecuentes en las glándulas salivales accesorias, teniendo como factor desencadenante un traumatismo físico.
- Los mucoceles por retención son el resultado de la obstrucción
del conducto salival, al disminuir o desaparecer la secreción de saliva
se produce una dilatación ductal con una inflamación de la
superficie.Son mucho menos frecuentes, aparecen sobre todo en pacientes
de edad avanzada.
Los mucoceles pocas veces causan problemas significativos, el paciente presenta una inflamación que abomba hacia el exterior según el tamańo y la localización, refiere disconfort y en ocasiones alteración en el habla o en la masticación ; además se presentan como una tumoración no dolorosa, blanda, de color rosado normal a color azul (Fig.6.). Estos quistes no llegan a alcanzar los 1.5cm y están situados siempre superficialmente.
El tratamiento que se utilizará será diferente según el tipo de mucoceles. Si se trata de mucoceles de las glándulas accesorias y son lesiones pequeńas, se pueden extirpar completamente asociando el tejido glandular de los márgenes antes de realizar la sutura. Si el mucocele es muy grande se puede realizar una marsupialización para evitar lesiones de estructuras vitales(Scully, 2006,250). Los mucoceles de retención se pueden tratar retirando el techo del quiste e introduciendo una sonda lacrimal dentro del conducto para poder dilatarlo. En el caso de los mucoceles superficiales de paladar algunos autores recomiendan su tratamiento quirúrgico y otros recomiendan su vaporización con láser YAG en casos recurrentes. Por último en los mucoceles profundos, los de la glándula submaxilar, en un 90% de ocasiones son quistes de extravasación, sin revestimiento epitelial. La exéresis del quiste no es obligatoria y cuando se extirpa se recomienda la extirpación completa de la glándula.
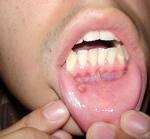
Fig.6.. Mucocele inflamado y enrojecido. (Bagán, 2006, 250)
"SIALOCELE">SIALOCELE
El sialocele es una cavidad subcutánea que contiene saliva, frecuentemente como resultado de un traumatismo sobre el parénquima o el conducto de una glándula salival. L a extravasación de saliva en los tejidos de alrededor se produce tras la lesión , creando así el sialocele. Este tipo de lesiones se relaciona con un traumatismo penetrante o tipo “blunt” , aunque también se sabe que pueden aparecer por iatrogenia, en parótida tras cirugía de la articulación temporomandibular o ritidectomía, o sialoceles sublinguales tras cirugía dental. Pocas veces aparecen sialoceles de forma espontánea, son los denominados idiopáticos. El sialocele postraumático parotídeo se desarrolla de unos 8 a 14 días tras el traumatismo, y a menos que se sobreinfecte de forma secundaria, no es doloroso , ni produce fiebre ni alteración cutánea confundiéndose muchas veces con hematomas postraumáticos.A la palpación la tumefacción es móvil y blanda( Aguirre, 1995, 311)
El tratamiento de los sialoceles es sobre todo quirúrgico o conservador. Entre los tratamientos quirúrgicos existe la reparación del conducto en en los casos de lesión del conducto salival, creación de una fístula controlada interna, denervación parasimpática o ligadura del conducto. Y, entre los tratamiento conservadores tenemos la aspiración regular, vendaje comprensivo, antisialogogos, inyecciones de toxina botulínica para bloquear las terminales colinérgicas y así reducir la secreción salival
"QUISTES DUCTALES">QUISTES DUCTALES
Este tipo de quistes puede representar casi el 10%, localizándose principalmente en la parótida, en el lóbulo superficial. La mayor prevalencia es en hombres, en la séptima década de la vida en forma de tumoración o parotiditis unilateral. Su patogenia es similar a los quistes de retención, por obstrucción de las secreciones en el sistema ductal de la glándula salival. Histológicamente existe un epitelio de revestimiento y un infiltrado inflamatorio leve en la pared conectiva y granulomas por extravasación de moco.
Debemos destacar la importancia de diferenciarlos de los tumores con estructuras quísticas como el tumor de Warthin o los adenomas pleomórficos quísticos
Tumores de las glándules salivales
Aproximadamente un 3-6% de los tumores de la cabeza y cuello en el adulto y alrededor de un 8% en la infancia, afectan a las glándulas salivales mayores y menores. Un 80% de los tumores se localizan en la glándula parótida, un 10% en la submaxilar y un 10% en las glándulas salivales menores (Scully, 2006, 253). La localización más frecuente de los tumores de glándulas salivares menores, es el paladar, seguido de la lengua, mucosa yugal y antro maxilar. Un dato importante es apuntar que cuanto mayor sea la glándula, mayor es la posibilidad de que se trate de un tumor benigno. Con respecto a la edad, afecta con mayor frecuencia a personas en la cuarta década de la vida, siendo muy infrecuente en la infancia. Las lesiones benignas son más habituales en mujeres, sin embargo las de tipo maligno presentan igual incidencia en ambos sexos
El tumor benigno más frecuente en el adulto es el adenoma pleomorfo, seguido del tumor de Warthin. Dentro de los tumores malignos, el carcinoma mucoepidermoide, es el que con mayor frecuencia, aparece en la glándula parótida, mientras que el carcinoma adenoide quístico, aparece con mayor frecuencia en la glándula submaxilar y glándulas menores
En lo referente a la etiología de estos tumores se han discutido muchos factores como posibles desencadenantes, pero sin establecer una relación causa efecto clara, salvo en lo que concierne a la radioterapia, donde se ha podido apreciar, que pacientes tratados con esta terapia por otros cánceres, tienen un riesgo 40 veces mayor que el resto de pacientes.
La forma de presentación clínica más habitual de los tumores de glándulas salivales es la aparición de una masa. La mayoría de los tumores de la glándula parótida, se localizan en su lóbulo superficial, sobre todo en una posición anterior al lóbulo de la oreja, lo que correspondería al polo inferior de parótida. Un signo que sugiere un tumor de lóbulo profundo es la presencia de un abombamiento en paladar blando junto con una masa parotídea, confirmándose con las pruebas de imágenes. En las glándulas menores, se presenta como una masa submucosa, la cual se puede ulcerar en ocasiones, teniendo en cuenta que la mayoría de los tumores de esta localización son malignos.
Podemos clasificar los tumores en 3 grupos fundamentalmente:
- Tumores epiteliales
1.Benignos
-Adenoma
-Tumor de Warthin
-Adenomas monomorfos
2.Malignos
-Carcinoma mucoepidermoide
-Carcinoma adenoide quístico
-Adenocarcinomas
- Tumores no epiteliales
-Linfomas
-Neoplasias mesenquimales
-Schawanoma maligno
- Otros tumores malignos secundarios
Aquellos que se originan en otras localizaciones y afectan las glándulas salivales por: invasión directa, o por metástasis hematógenas o linfáticas. Nos limitaremos a explicar sólo algunos de los tumores epiteliales benignos y malignos que hemos nombrado anteriormente.
"ADENOMA PLEOMORFO">ADENOMA PLEOMORFO
Es el tumor glandular más frecuente representando el 80% de todos los tumores de glándula salival mayor. En lo que se refiere a su localización la glándula parótida será su asiento habitual. Es muy infrecuente que aparezca de forma bilateral. La edad habitual de aparición es la década de los cuarenta y más frecuente en mujeres, según algunos escritos (Prieto, 2005, 103). Clínicamente se caracteriza por la aparición de una masa única e indolora, dura y móvil de crecimiento insidioso, bien delimitado, no adherido a la piel ni planos profundos y puede ulcerarse cuando aparece en el paladar, aunque generalmente respeta la mucosa que lo recubre. En ocasiones, es difícil determinar su naturaleza benigna o maligna. En lo que se refiere al tratamiento, desde que se preconiza la exéresis de toda la glándula, parotidectomía superficial o total conservadora, submaxilectomía…
"TUMOR DE WARTHIN">TUMOR DE WARTHIN
También denominado cistoadenolinfoma, es el segundo tumor benigno más frecuente de las glándulas salivares, presentando la parótida como localización más habitual. Aparece en pacientes de mayor edad que en los tumores mixtos, concretamente en la quinta década de vida, y a diferencia del adenoma pleomorfo, es más frecuente en varones( Scully, 2006, 265). Se cree que se produce por un atrapamiento de tejido glandular en los ganglios linfáticos durante el crecimiento glandular, lo que explicaría la gran frecuencia con la que pueden aparecer de forma multicéntrica y de forma bilateral. Clínicamente se caracteriza por una masa de consistencia quística y asintomática en cola de parótida El tratamiento de elección es la parotidectomía conservadora
"CARCINOMA MUCOEPIDERMOIDE">CARCINOMA MUCOEPIDERMOIDE
Es el tumor maligno más frecuente en la parótida y el segundo más frecuente en la glándula submaxilar. También es el tumor maligno más frecuente en nińos, pero la década más habitual de presentación es la 5Ş y un ligero predominio en mujeres.
En un 65% de los casos se localiza en parótida. Desde el punto de vista clínico podemos encontrar diferentes grados de malignidad:
- Bajo grado de malignidad: bien diferenciados.
- Grado medio de malignidad: moderadamente diferenciados.
- Alto grado de malignidad: mal diferenciados.
Los más frecuentes son los bien diferenciados o de bajo grado donde la afectación neural y las recurrencias son infrecuentes. Los menos diferenciados vienen acompańados de dolor, ulceración, afectación nerviosa, crecimiento rápido…
"ADENOMA PLEOMORFO">ADENOMA PLEOMORFO
Es un tumor maligno que puede aparecer de novo o a partir de una adenoma pleomorfo tras una evolución de 10-20 ańos(Fig.7), siendo más frecuente en tumores mixtos, sobre todo en parótidas. Se dividen en dos tipos:
- Carcinoma por degeneración de un Adenoma Pleomorfo. Es un tumor epitelial en el que se identifican restos de un tumor mixto, comportándose como un carcinoma conductal.
- Tumor mixto maligno verdadero. Su incidencia es menor.
Se debe pensar en una neoplasia en aquellos pacientes con tumores mixtos en los que aparece dolor. Son tumores de gran agresividad, con gran tendencia a las metástasis linfáticas(25- 50%) y hemáticas(33%), así como a las recidivas (55%).
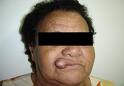
Fig.7.Adenoma pleomorfo maligno.(Bagán, 2006, 261)
Bibliografía
Aguirre JM. 1995.Sialolitiasis y quistes de las glándulas salivales. Medicina Oral. Barcelona: Masson SA.Bagán JV. 1995. Medicina Oral. Barcelona: Masson SA
Bermejo A. 1998. Patologías de la mucosa oral. Madrid: Universidad, secretariado de publicaciones.
Glándulas. En: Wikipedia( en línea) Disponible en http://es.wikipedia.org/wiki/glándulas
Hamburger J. 2004. Sjörgen´s syndrome- managing oral and systemic symptoms via multi –disciplinary approach. Oral diseases.
López P. 1996. Desórdenes del flujo salival: hiposecreción e hipersecreción. Murcia: Medicina Oral SL.
López.P.1993. Principales técnicas de recogida y registro del fluido salival en el hombre.Ventajas e incovenientes. Murcia:Universidad, secretariado de publicaciones. P.11-23.
Martín- Granizo R. 2004. Patología de las Glándulas Salivales. Madrid: GlaxoSmithKline. P. 971-1004
Prieto M.2005. A study of four cases. Med oral.
Prieto M.2005. A study of four cases. Med oral.
Glosario de términos
Acino: son estructuras comunes a todas las glándulas de secreción externa. Es el lugar donde se encuentran las células productoras de saliva.Caries: es una enfermedad multifactorial que se caracteriza por la destrucción de los tejidos duros del diente como consecuencia de la desmineralización provocada por los ácidos que genera la placa bacteriana.
Enfermedad periodontal: enfermedad que afecta a las encías y a la estructura de soporte de los dientes.
Eritematoso: enrojecimiento de la piel condicionado por una inflamación debido a un exceso de riego sanguíneo mediante vasodilatación.
Erupción dental: es el proceso por el cual el diente emerge de su cripta hasta llegar a la encía y, a partir de ahí avanza para encontrar su posición.
Exocrinopatía: enfermedad de las glándulas exocrinas. Las glándulas salivales por ejemplo.
Mesenquimal: tejido del organismo embrionario, de tipo conjuntivo laxo, compuesto por una abundante matriz extracelular de fibras delgadas y pocas células
Psicotropo: sustancia química que actúa sobre el sistema nervioso central.
Sialorrea: excesiva producción de saliva.
Tumefacción: hinchazón de una parte del cuerpo.
WWW - Universitat de Valčncia
Página de MARTA MARTI MORA.
URL: http://mural.uv.es/marti9
Esta es la página por defecto, creada al activar un usuario su cuenta WWW.