|
Universidad de
Valencia
TRASPLANTE DE HOMOINJERTOS
Omar García Rodríguez
|
|
Universidad de
Valencia
TRASPLANTE DE HOMOINJERTOS
Omar García Rodríguez
|
Dedicado a los doctores
Martínez Soriano y Hernández Gil de Tejada
por hacer más amenas las largas
y tediosas horas de análisis de variables
con su humor e ingenio implacables.
“El hombre ha nacido,
no para resolver los problemas del universo,
sino para descubrir dónde empiezan los mismos,
y mantenerse después dentro
de los límites de lo comprensible”
Johann Wolfgang Goethe
En agradecimiento a los hospitales
Clínico Universitario y La Fe
por su colaboración en el aporte
de datos vitales sobre las características
de pacientes con cardiopatías agudas
y del registro de trasplantes de corazón.
No por menos, he de agradecer
a la Universidad de Valencia y en concreto
a la Facultad de Medicina y Odontología
por financiar el presente
proyecto de investigación.
Para descargar el documento de literatura gris pulsa en los siguientes links:
ÍNDICE
* Las palabras marcadas con un asterisco de superíndice están recogidas en el glosario de términos.
# Las palabras que contienen una almohadilla de superíndice se han incluido en el apéndice biográfico.
1. INTRODUCCIÓN
El trasplante de
tejidos cardiovasculares se
inició
en 1939 cuando Gross # reparó una coartación* de aorta con una arteria
humana conservada en antibióticos. En 1951, Dubost #, en París, utilizó
por primera vez un homoinjerto para la reparación de un aneurisma* de
aorta abdominal.
Después de estos hechos históricos,
se produjo una disminución
progresiva de la popularidad de los homoinjertos determinada por la
aparición de las prótesis vasculares textiles y las complicaciones de
los homoinjertos, principalmente la degeneración precoz con dilatación
o rotura, secundarias a una preservación que hoy se ha demostrado
inadecuada.
La década de 1960 está marcada
por el declive de los
homoinjertos vasculares y la introducción de los homoinjertos
valvulares cardiacos. Las primeras intervenciones quirúrgicas fueron
publicadas por Murray en 1956; sin embargo, el uso de los homoinjertos
valvulares cardiacos actuales se inició gracias a los éxitos publicados
por Ross # (Ross, 1962, 448-87) en 1962 (implante subcoronario de un
homoinjerto valvular aórtico esterilizado con antibióticos) y por
Barrat-Boyes #.
En 1987, O’Brien demostró una gran
función a medio plazo de los
homoinjertos criopreservados según la técnica desarrollada por él. Sus
contribuciones sentaron las bases de las técnicas empleadas en la
actualidad y generaron una transformación creciente en el procesamiento
y utilización del tejido humano, favoreciendo el desarrollo de los
bancos de tejidos.
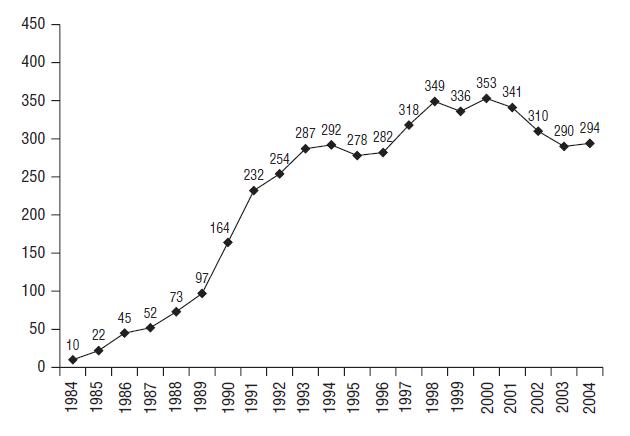
Figura 1. Número de trasplantes cardiovasculares por ańo en Espańa. (Almenar et al., 2005, 1311)
En Espańa,
desde hace ya unos ańos se han ido incluyendo estas novedosas técnicas
quirúrgicas y visto la eficacia de las mismas los trasplantes de tejido
humano cardiovascular han aumentado considerablemente desde la década
de los 80 (Figura 1).
żSon los homoinjertos viables?
Probablemente no. En la viabilidad intervienen varios factores como el
endotelio* (Mańas, Casajús, 2000, 39-40), la matriz de colágeno y los
fibroblastos, la duración de la isquemia* caliente, la técnica de
disección, la esterilización con antibióticos y la preservación.
Es posible que se pueda obtener
cierta viabilidad tisular* si se realiza una criopreservación muy
rápida después de extraer el homoinjerto. En la descongelación pueden
hallarse células vivas pero rápidamente desaparecen, por lo que el
homoinjerto no puede considerarse viable (Revuelta, Herreros, 2000, 177-
182). Por otro lado, si el homoinjerto fuese viable sería necesaria la
compatibilidad AB0*.
Por este motivo, el riesgo de
rechazo en los homoinjertos es muy elevado y puede darse a niveles muy
diversos (Tabla 1).

Tabla 1. Clasificación del rechazo celular. En la columna de la izquierda está la nueva clasificación de la ISHLT. (Ubilla et al., 2006, 71)
Los progresos
en la manipulación de los tejidos humanos, el desarrollo de la
criobiología, la cirugía cardiaca pediátrica, la imposibilidad de
conseguir una prótesis valvular cardiaca ideal y el tratamiento
quirúrgico de las infecciones cardiovasculares (endocarditis* sobre
válvula nativa o prótesis, aneurismas micóticos*, infecciones de
prótesis vasculares) han reintroducido el interés de utilizar
homoinjertos.
Así, en Espańa, hay actualmente
seis bancos de homoinjertos en funcionamiento, uno de ellos en Valencia.
2. MATERIAL Y MÉTODOS
Definiciones
Es útil recordar los términos
básicos que se emplean en lo relativo al trasplante de tejido
cardiovascular:
El donante
Toda la actividad relativa a la
donación de tejido humano para trasplante se rige por el Real Decreto
411/1996 de 1 de marzo por el que se regulan las actividades relativas
a la utilización de Tejidos Humanos (BOE del 23 de marzo 1996).
La regulación sobre extracción y
trasplante de tejidos se halla en Real Decreto 2070/1999, de 30 de
diciembre, por el que se regulan las actividades de obtención y
utilización clínica de órganos humanos y la coordinación territorial en
materia de donación y trasplante de órganos y tejidos (BOE núm. 3 del 4
de enero de 2000), que modifica el Real Decreto 426/1980, de 22 de
febrero, en desarrollo de la Ley 30/1979, sobre extracción y trasplante
de órganos.
Tipos de
donantes
Existen dos tipos de donantes:
Criterios de
selección
La evaluación del donante debe
estar de acuerdo con los estándares establecidos sobre la base de la
historia médico-social, examen físico, análisis sexológicos y
bacteriológicos y autopsia, si ésta se lleva a cabo. Los tejidos no
pueden ser extraídos de un donante vivo o cadáver en ninguna de las
condiciones siguientes:
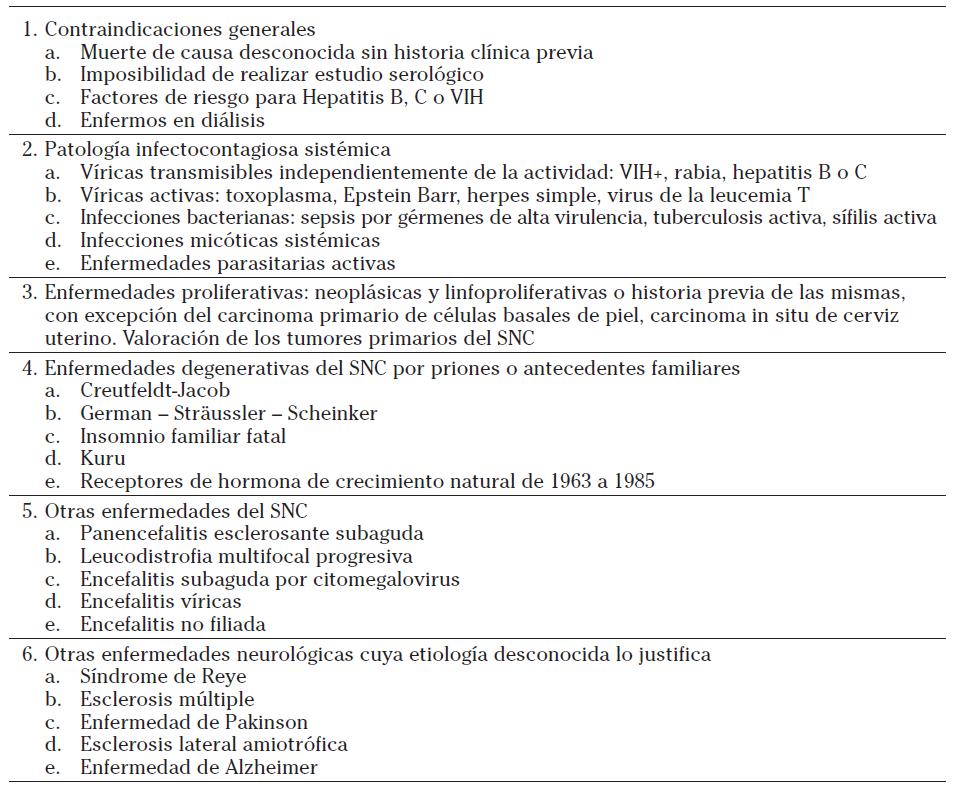
Tabla 2. Contraindicaciones absolutas para la donación de tejidos vasculares. Tabla de elaboración propia.
A estos criterios generales, es necesario ańadir los criterios de exclusión específicos pediátricos. Los nińos nacidos de madres con infección por VIH, o madres que cumplen con los criterios de exclusión anteriormente descritos, deben ser rechazados como donantes hasta que la infección por VIH pueda ser definitivamente excluida en el nińo:
Extracción
La extracción se realiza siempre en
quirófano con técnica aséptica*. En los donantes vivos, se obtienen las
válvulas aórtica y pulmonar a partir de la pieza de cardiectomía del
receptor de trasplante cardiaco. En los donantes multiorgánicos con
diagnóstico de muerte según criterios neurológicos, la extracción del
corazón y segmentos vasculares se realiza después de la extracción de
los otros órganos (hígado, rińones, páncreas, pulmones). La extracción
del corazón y los segmentos vasculares en los donantes cadáveres se
realiza antes de la extracción de huesos.
A través de una esternotomía media
y laparotomía* xifopubiana se extraen:
Procesamiento en el
Banco de Tejidos
Disección y mediciones
La disección se realiza en la
cámara de flujo laminar*, con técnicas de asepsia. La inspección visual
permite detectar aquellos homoinjertos que presentan calcificaciones,
fracturas o ateromas* macroscópicos.
El cirujano debe ser muy estricto a
la hora de aceptar un tejido con apariencia defectuosa. Se registran el
diámetro y la longitud del segmento. La tasa de rechazo en los Bancos
de Tejidos es del 30% - 40% (Favaloro, Bertolotti, 2004, 82-84), lo que
indica la estricta aplicación del los criterios de aceptación.
Descontaminación
La descontaminación se lleva a cabo
en un bańo de antibióticos y antifúngicos. De las pautas ensayadas, la
mayoría de los grupos utilizan estreptomicina* (10 ug/Kg) + penicilina
(50 UI/ml) + anfotericina B* (10 ug/Kg) durante 24 horas, al haberse
demostrado su eficacia y escasa toxicidad para el tejido. En Espańa se
exige la descontaminación absoluta de bacterias aerobias y anaerobias,
así como hongos.
Criopreservación y
almacenamiento
Los homoinjertos se colocan en una
solución crioprotectora que incluye dimetil-sulfóxido al 10% y suero
bovino fetal. El proceso de criopreservación se realiza mediante un
programa que permite el enfriamiento inicial lento, a partir de 1 şC
por minuto, durante los primeros 20 şC. A partir de -20 şC, se procede
al enfriamiento rápido, cuya duración total es de unos 80 minutos. Al
finalizar el proceso, las bolsas que contienen los homoinjertos se
colocan en nitrógeno líquido a -170 şC.
Distribución
El final de todo el proceso es el
trasplante del tejido. Previamente al envío del homoinjerto, debe
comprobarse mediante cultivo, que la esterilidad de la muestra es
total, así como la negatividad de las serologías.
3. RESULTADOS
Cirugía valvular
Los homoinjertos valvulares
representan el 1,6% de las prótesis valvulares implantadas en Europa.
Su diseńo se aproxima a la prótesis valvular ideal: perfil hemodinámico
óptimo, insonoridad, nula trombogenicidad* o hemólisis* y excelente
biocompatibilidad.
La técnica quirúrgica exige una
selección adecuada del injerto y una técnica adecuada para asegurar que
los beneficios descritos se mantengan en el receptor. Las técnicas son:
la subcoronaria y la sustitución de la raíz aórtica, aorta ascendente o
cayado aórtico si hay patología aórtica asociada. Estas técnicas son
más complejas y prolongadas, pero los progresos de la circulación
extracorpórea y las técnicas de protección miocárdica la han convertido
en intervenciones realizadas por un número creciente de cirujanos bien
entrenados, con una reducida mortalidad quirúrgica y excelentes
resultados a largo plazo (Favaloro, Bertolotti, 2004, 82-84; Schamún et
al., 2004, 85-91). No ha ocurrido esto en la enfermedad mitral, con
unos resultados pobres.
En Espańa, la mortalidad quirúrgica
derivada de estas técnicas también es muy reducida como puede verse en
la Figura 2.
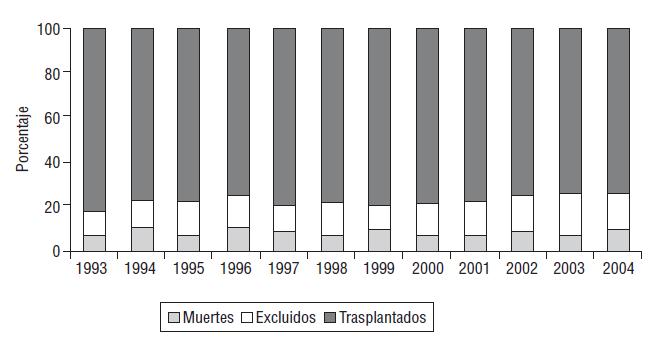
Figura 2. Distribución anual del porcentaje de pacientes trasplantados, fallecidos y excluidos de la lista de espera. (Almenar et al., 2005, 1313)
Los homoinjertos
valvulares son muy resistentes a la infección. Una indicación aceptada
es la cirugía de la endocarditis de la válvula aórtica, por la
resistencia del tejido biológico a la reinfección precoz y tardía.
Desde un punto de vista técnico, la sustitución de la raíz aórtica
completa permite reparar las complicaciones producidas por los
abscesos* del anillo aórtico*.
La prevalencia* de nueva
endocarditis sobre el homoinjerto es muy baja y en los hospitales que
disponen de Banco de Homoinjertos este tipo de válvulas son la primera
elección para el tratamiento de la endocarditis. Los homoinjertos no
son trombogénicos y no precisan anticoagulación en el postoperatorio
inmediato. Por ello, otra indicación aceptada es la sustitución
valvular aórtica asociada o no a la sustitución de la aorta ascendente
en pacientes con alto riesgo de anticoagulación.
La mayor experiencia de
implantación de homoinjertos en posición aórtica corresponde a O´Brien
en el Prince Charles Hospital # de Brisbane en Australia, con un
seguimiento de 29 ańos. El homoinjerto durante los primeros ańos de la
segunda década puede fallar por varios motivos (Figura 3), pero siempre
es menor en los homoinjertos criopreservados que en aquellos
conservados en antibióticos a 4 şC. Sin embargo, las curvas de
supervivencia del homoinjerto se aproximan al final de la segunda
década.
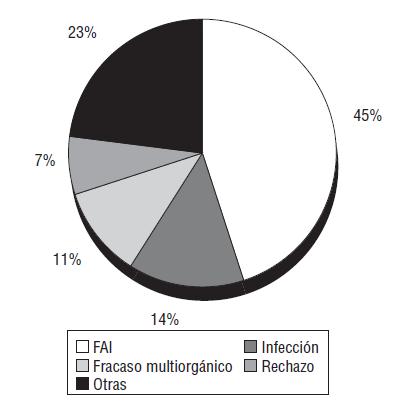
Figura 3. Causas de la mortalidad precoz en pacientes con homoinjertos. FAI: fallo agudo del injerto. (Almenar et al., 2005, 1315)
La vida media de los
homoinjertos valvulares guarda una relación directa con la edad del
paciente. La vida media del homoinjerto en los pacientes mayores de 60
ańos supera los 20 ańos; mientras que en los pacientes menores de 20
ańos, más del 50% precisan la sustitución del homoinjerto durante los
10 primeros ańos del seguimiento (O’Brien et al., 2001, 334-345). Estos
resultados han hecho recobrar el interés por la operación de Ross.
En 1967, Ross describió por
primera vez la sustitución valvular aórtica utilizando un autoinjerto
de válvula pulmonar (Ross, 1967, 956-958). La operación de Ross
(sustitución de la válvula aórtica y raíz por un autoinjerto* pulmonar
y la restauración de la continuidad ventrículo derecho-arteria pulmonar
con un homoinjerto valvular pulmonar) aporta una válvula viable y
duradera, no antigénica, libre de trombo-embolismo* y que puede crecer
en los paciente pediátricos.
Aunque esta técnica es compleja con
tiempos quirúrgicos más prolongados, la mortalidad hospitalaria en los
registros es inferior al 3% y menos del 6% de los pacientes precisan
una reoperación durante los 10 primeros ańos de seguimiento (Birk et
al., 2004, 73-77). La principal causa de reoperación después de la
cirugía de Ross, es la insuficiencia aórtica* por dilatación del
autoinjerto pulmonar. Esta complicación se puede prevenir realizando
una anuloplastia* del anillo aórtico durante la primera cirugía o
asociando la sustitución de la aorta ascendente con la operación de
Ross.
Cirugía de las
cardiopatías congénitas
La reconstrucción del tracto de
salida de ventrículo derecho es ineludible cuando no existe
comunicación entre la arteria pulmonar y el ventrículo derecho; el
homoinjerto permite así comunicar el ventrículo derecho con la arteria
pulmonar. El éxito de esta técnica quedó demostrado cuando la Clínica
Mayo dio a conocer que tuvieron que sustituir las bioprótesis porcinas
implantadas en el tracto de salida de ventrículo derecho, durante el
periodo 1972-1982, antes de los 5 ańos de la implantación, con
intervalos inferiores a 2 ańos en la mayoría de los casos.
A partir de esta experiencia, en
todo el mundo se ha aceptado y demostrado que los homoinjertos
valvulares son los sustitutos de elección en estos nińos (Revuelta,
Herreros, 2000, 177-182). La superioridad de los injertos pulmonares
sobre los aórticos para reconstrucción del tracto de salida de
ventrículo derecho queda demostrada con un 9% de homoinjertos exentos
de disfunción frente al 60% a los 7 ańos de seguimiento.
Las prótesis valvulares
mecánicas en nińos han sido sustituidas por los homoinjertos valvulares
aórticos o la operación de Ross. En la operación de Ross, es importante
la implantación del autoinjerto pulmonar en forma de raíz aórtica, ya
que así se conserva perfectamente la geometría valvular. En comparación
con la técnica ¨free hand¨, la curva de supervivencia actuarial
(Figura 4) libre de fallo estructural del homoinjerto es superior, no
por diferencia de la estructura biológica, sino de la estructura
anatómica de la raíz aórtica.
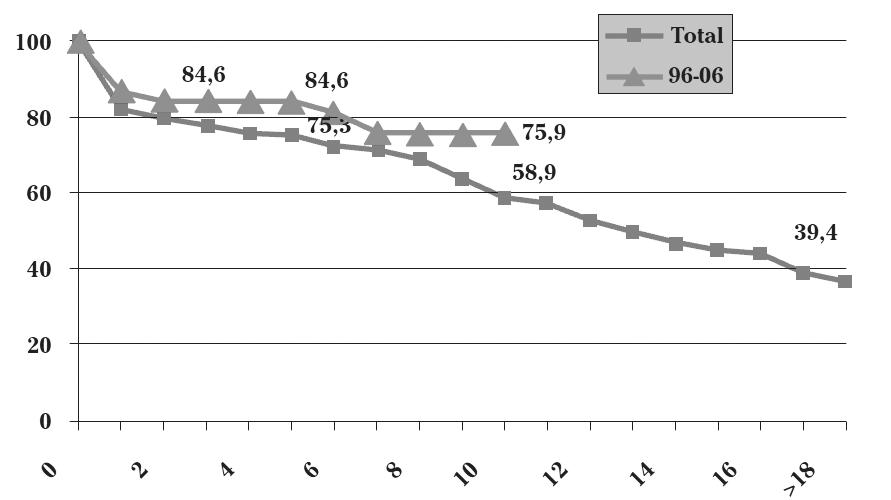
Figura 4. Curva de superivencia actuarial de los pacientes trasplantados desde 1984 hasta 2006 (Total) y en los 10 útlimos ańos (96-06). En las abcisas aparecen los ańos transcurridos desde la intervención. (Ubilla et al., 2006, 74)
La operación de Ross,
exige el reestablecimiento de la continuidad pulmonar con un
homoinjerto valvular pulmonar. Los resultados a medio plazo muestran
una excelente función del autoinjerto pulmonar, con capacidad de
crecimiento, y del homoinjerto pulmonar.
La experiencia de los
homoinjertos pulmonares para sustituir la válvula tricúspide o la
sustitución valvular mitral por homoinjertos mitrales es reducida, con
resultados variables porque no es en la actualidad una técnica
fácilmente reproducible, si tenemos en cuenta que se han realizado
menos de 200 intervenciones en EE.UU por 40 cirujanos diferentes. Es
necesaria más experiencia en cada centro antes de conseguir resultados
aceptables.
Cirugía arterial
Las indicaciones están relacionadas
con la patología o el tipo de intervención:
Otros segmentos
vasculares
La arteria iliaca y vena cava
criopreservada son utilizadas en el trasplante hepático como
alternativa a los segmentos vasculares del mismo donante hepático. La
arteria femoro-poplítea puede ser utilizada ante la falta de
disponibilidad de la vena safena interna cuando es preciso un injerto
con umbral de velocidad trombogénica bajo o ante infección protésica.
La vena safena criopreservada es
una alternativa en cirugía coronaria, ante la falta de injertos o
cirugía de urgencia inmediata, o en fístulas* aurículo-ventriculares
para hemodiálisis de pacientes con antecedentes de abordajes múltiples.
4. CONCLUSIÓN Y DISCUSIÓN
La ingeniería de tejidos parecía prometer la solución ideal desde que se introdujo este concepto al inicio de la década de 1990, pero todavía existen muchas incertidumbres sobre su aplicación clínica a medio plazo, pues según la base de la enfermedad que motiva al trasplante (Figura 5) las técnicas presentan matices diferentes.
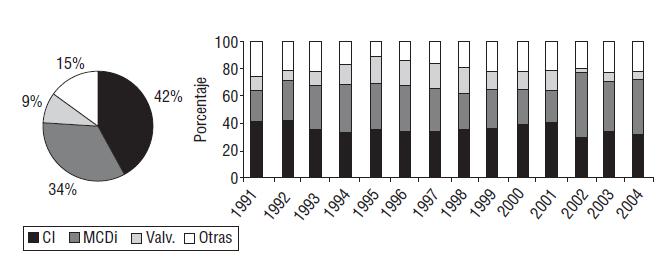
Figura 5. Enfermedad de base que motiva al trasplante y su distribución anual. CI: cardiopatía isquémica. MCDi: mio-cardiopatía dilatada idiopática. Valv.: valvulopatías. (Almenar et al., 2005, 1312)
Los homoinjertos
valvulares han logrado ser la prótesis valvular de elección en las
endocarditis de la válvula aórtica, pacientes con contraindicación a la
anticoagulación y pacientes jóvenes con valvulopatía aórtica que se
pueden beneficiar de la operación de Ross. Los homoinjertos son los
sustitutos de elección para la reconstrucción del tracto de salida de
ventrículo derecho y una opción válida para la reconstrucción arterial
compleja.
Aunque no hay todavía evidencia
científica, los resultados parecen demostrar que la tasa de
complicaciones relacionadas con los homoinjertos arteriales es baja.
Los aspectos técnicos de la implantación son fáciles de aprender sin
requerir una curva de aprendizaje prolongada y las dificultades
técnicas.
Del mismo modo, hemos de considerar
la rehabilitación e independencia del paciente postoperatorio, teniendo
en cuenta la nutrición hospitalaria (Casado, 2005, 22-24), los
posteriores tratamientos (Figura 6) y los nuevos estilos de vida, pues
variarán a la alza o a la baja la mortalidad derivada de las
intervenciones quirúrgicas.
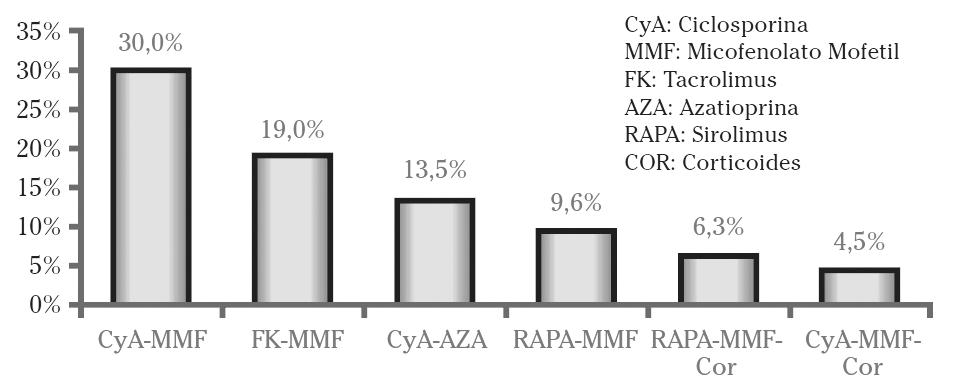
Figura 6. Tratamiento acutal de los pacientes trasplantados. (Ubilla et al., 2006, 68)
5. BIBLIOGRAFÍA
Almenar L. et al.
2005. Registro espańol de trasplante cardiaco. XVI Informe oficial de
la sección de insuficiencia cardiaca, trasplante cardiaco y otras
alternativas terapéuticas de la sociedad espańola de cardiología (1984-
2004). Revista Espańola de Cardiología, 58, 11: 1310-7.
Arbatli H. et al. 2003.
Management of infected graft mycotic aneurysms of the aorta using
cryopreserved homograft. Cardiovascular Surgery, 11, 7: 257-263.
Birk E. et al. 2004. The Ross
procedure as the surgical treatment of active valve endocarditis.
Journal of Heart Valve Disease, 13, 1: 73-77.
Casado D. 2005. Recomendaciones
nutricionales para el paciente trasplantado de corazón. Enfermería en
cardiología, 34, 1: 22-24.
Favaloro R., Bertolotti A.
2004. Homoinjertos valvulares: estado actual. Revista Argentina de
Cirugía Cardiovascular, 2, 3: 82-84.
Mańas A., Casajús G. 2000.
Disfunción endothelial en el corazón trasplantado. Enfermería de
cardiología, 19, 1: 39-41.
O’Brien M. et al. 2001. The
homograft aortic valve: a 29-year, 99.3% follow up of 1.022 valve
replacements. Journal of Heart Valve Disease, 10, 5: 334-345.
Revuelta J., Herreros J. 2000.
Avances en cirugía cardiaca. Barcelona: Ediciones Uriach.
Ross D. 1962. Homograft
replacement of the aortic valve. Lancet, 2, 1: 448-87.
Ross D. 1967. Replacement of
aortic and mitral valve with pulmonary autograft. Lancet, 2, 2: 956-958.
Schamún C. et al. 2004.
Creación de un banco de homoinjertos en el Instituto del Corazón
Hospital Privado del Sur, Bahía Blanca. Revista Argentina de Cirugía
Cardiovascular, 2, 1: 85-91.
Ubilla M. et al. 2006.
Trasplante cardiaco. Anales del Sistema Sanitario de Navarra, 29, 2: 63-
78.
BIBLIOGRAFÍA
COMPLEMENTARIA
Anne B., Anne E. 2003. Libro de
laboratorio de Anatomía y Fisiología. Barcelona: Editorial Paidotribo.
Evaristo C. et al. 2005. Dańo
por isquemia-reperfusión durante el trasplante cardíaco experimental.
Evaluación del papel citoprotector de la trimetazidina. (En línea)
Revista Espańola de Cardiología. Disponible en: http://www.revespcardiol.org/cardio/ctl_servlet?
_f=40&ident=13078131
Sánchez D. 1994. Estudio del
flujo de la vena cava superior en la evaluación ecocardiográfica del
rechazo agudo del trasplante cardiaco. Tesis doctoral. Facultad de
Medicina de la Universidad Complutense de Madrid, Madrid.
6. GLOSARIO
Absceso.
Acumulación de pus en los tejidos orgánicos internos o externos,
circundados por una inflamación o hinchazón.
Aneurisma. Dilatación
anormal de un sector del sistema vascular o de la pared del ventrículo
izquierdo del corazón como consecuencia de un infarto de miocardio.
Anfotericina B. Fármaco
o medicamento empleado en las infecciones por hongos, por lo que
presenta propiedades antimicóticas.
Anillo aórtico. Anillo
sintético que rodea a la válvula aórtica donde la hojuela de la misma
se une al músculo cardíaco, evitando así su distensión y dilatación.
Anuloplastia. Reparación
quirúrgica de un orificio anular anormal como en la insuficiencia
mitral por dilatación de la válvula, con el fin de conservar el calibre
inicial.
Asepsia. Conjunto de
procedimientos científicos destinados a preservar de gérmenes
infecciosos el organismo, aplicados a la esterilización del material
quirúrgico.
Asistolia. Síndrome que
es signo de extrema gravedad en ciertas enfermedades, debido a una
extraordinaria debilidad de la contracción cardiaca.
Ateroma. Acumulación
local de fibras y lípidos como el colesterol en la pared interna de una
arteria, con estrechamiento de su luz y posible infarto del órgano.
Autoinjerto. Injerto que
se aplica al mismo individuo del cual se ha extraído, es decir, el
donante y el receptor son la misma persona.
Cámara de flujo laminar.
Dispositivo que permite al operador trabajar en condiciones asépticas
en un área bajo un flujo no turbulento de aire estéril.
Carcinoma. Tumor maligno
o cáncer derivado de estructuras epiteliales, con tendencia a
difundirse.
Cardiectomía. Corte o
incisión que se realiza en las arterias y venas que conectan con el
corazón para realizar su extracción.
Clampaje. Maniobra
quirúrgica consistente en la compresión extrínseca o endoluminal de un
conducto, fundamentalmente vascular, con una pinza.
Coartación. Defecto de
nacimiento en el cual la arteria principal que sale del corazón, la
aorta, se estrecha en algún punto a lo largo de su recorrido.
Compatibilidad ABO.
Reacción del sistema inmunitario que permite detectar dos tipos de
sangre diferentes e incompatibles juntas, determinando lo propio de lo
ajeno.
Endocarditis.
Inflamación aguda o crónica de la membrana serosa que tapiza las
cavidades internas del corazón.
Endotelio. Tejido
formado por células aplanadas y dispuestas en una sola capa, que
reviste interiormente las paredes de algunas cavidades orgánicas no
externas.
Estreptomicina.
Antibiótico sintetizado por los hongos del género Streptomyces, o por
determinadas bacterias, que es activo frente a diversos bacilos.
Fístula. Conducto
anormal, ulcerado y estrecho, que se abre en la piel o en las membranas
mucosas.
Hemodiálisis. Paso de la
sangre a través de membranas semipermeables para liberarla de productos
nocivos de bajo peso molecular, como la urea.
Hemólisis. Liberación de
la hemoglobina en el plasma sanguíneo por destrucción de los glóbulos
rojos o eritrocitos.
Ictericia. Enfermedad en
la que se acumulan pigmentos biliares en la sangre por fallo del
hígado, cuya seńal exterior más visible es la amarillez de la piel y
conjuntivas.
Insuficiencia aórtica.
Debilitamiento de la válvula aórtica que impide su correcto cierre y
origina un flujo sanguíneo retrógrado desde la aorta al ventrículo
izquierdo.
Isquemia. Disminución
transitoria o permanente del flujo sanguíneo de una parte del cuerpo,
producida por una alteración normal o patológica de las arterias
aferentes.
Laparotomía.
Procedimiento quirúrgico que consiste en abrir las paredes abdominales
y peritoneo, para estudiar los órganos internos a fin de detectar
anomalías.
Micosis. Enfermedad
infecciosa y muy contagiosa producida por ciertos hongos en alguna
parte del organismo.
Prevalencia. Proporción
de personas que sufren una enfermedad con respecto al total de la
población en estudio.
Septicemia. Afección
generalizada producida por la presencia en la sangre de microorganismos
patógenos o de sus toxinas.
Serología. Análisis de
sangre o suero que se utiliza para detectar la presencia de anticuerpos
contra un microorganismo o antígeno determinado.
Solución. Mezcla
homogénea que se obtiene al disolver una o más sustancias llamadas
solutos en otra llamada disolvente, separables por métodos físicos
sencillos.
Tisular. Perteneciente o
relativo a los tejidos de los organismos.
Trombogenicidad.
Capacidad de originar un coágulo o agregado de plaquetas y fibrina en
el interior de un vaso sanguíneo, colapsándolo y causando un infarto.
Trombo-embolismo.
Compactación de una masa no soluble (sólida, líquida o gaseosa) que es
transportada por el sistema vascular y desencadena isquemias tisulares.
7. APÉNDICE BIOGRÁFICO
Asociación Espańola
de Bancos de Tejidos (AEBT).
Asociación altruista de carácter
científico que tiene como finalidad genérica la de cultivar y fomentar
todas las actividades relacionadas con la conservación y trasplante de
células y tejidos de origen humano.
Barrat-Boyes, Brian
Gerald (1924, Nueva Zelanda - 2006, Nueva Zelanda).
Pionero cirujano cardiaco, en 1958
desarrolló el primer baipás cardiopulmonar de la historia, en 1962
presentó simultáneamente con Donald Ross el reemplazo de la válvula
aórtica por la de un cadáver humano mediante una ventajosa y simple
técnica quirúrgica y en 1969 profundizó en las técnicas de hipotermia y
paro circulatorio aplicado a la cirugía correctiva en los neonatos con
cardiopatías congénitas.
Dubost, Charles. (1914,
Brest - 1991, París).
En pocos ańos se convirtió en un
reconocido cirujano cardiaco francés, se centró en la cirugía mitral,
realizó en 1950 la primera resección de un aneurisma de la aorta
abdominal, posteriormente el primer trasplante de corazón en Francia y
en 1952 desarrolló una técnica para corregir las estenosis o
estrechamientos valvulares mediante la inserción de un dilatador tras
la exploración con el dedo índice, evitando así desgarrar el orificio
mitral.
Gross, Robert Edward.
(1905, Baltimore - 1988, Plymouth).
Considerado uno de los grandes
pioneros en la cirugía cardiaca, cardiovascular, pediátrica y general.
Trabajó en cirugía pediátrica durante más de 40 ańos en el Children’s
Hospital de Harvard en Boston, modificó la práctica y la comprensión de
la cirugía en todo el mundo. En 1938 consiguió con éxito la ligadura
del conducto arterioso en una nińa de 7 ańos de edad (Lorraine
Sweeney), en 1945 realizó la primera cirugía correctiva de la
coartación de la aorta y desarrolló innovadores procedimientos para la
reparación de anomalías congénitas en bebés y nińos a corazón abierto.
Prince Charles Hospital.
Reconocido hospital universitario
al norte de Brisbane en Australia que se centra en la medicina
cardiaca, respiratoria y cardio-cirugía torácica. Cuenta con servicios
de geriatría y rehabilitación, ortopedia, pediatría cardiotorácica y
una unidad psiquiátrica de 16 camas de cuidados paliativos. Tras un
programa de construcción en Febrero de 2007 se abrió un nuevo Colegio
de Médicos, salas de cuidados intensivos, un nuevo Departamento de
Emergencias y el antiguo permitió ampliar los servicios ambulatorios.
Ross, Donald N. (1931,
Londres - 2009, Londres).
Prestigioso cirujano británico
destacado por su procedimiento en la reconstrucción cardiaca y empleo
de válvulas humanas procesadas. Inventó la operación de Ross que es un
tipo especializado de cirugía de válvula aórtica en el que dicha
válvula enferma del paciente se sustituye por su propia válvula
pulmonar y ésta es sustituida por una válvula pulmonar criopreservada
de un cadáver humano. Este procedimiento mejora la supervivencia a
largo plazo pero requiere experiencia quirúrgica específica para
conseguir resultados duraderos y predecibles. Donald Ross fue un
consultor del National Heart Hospital de Londres y el invitado de honor
del congreso quirúrgico mundial para el procedimiento Ross que CryoLife
celebró en Octubre de 2008.
8. ÍNDICE ANALÍTICO
|
A Absceso Abdomen Aceptado Actualidad AEBT Almacenamiento Aloinjerto Análisis bacteriológico sexológico Aneurisma Anfotericina B Anillo aórtico Antecedente Antibiótico Anticoagulación Anticuerpo Antígeno Anuloplastia Aplicación Arteria aorta abdominal ascendente torácica carótida femoro-poplítea iliaca pulmonar renal subclavia Asepsia Asistolia Ateroma Australia Autoinjerto Autopsia B Bacteria aerobia anaerobia Banco de tejidos Bańo antibióticos antifúngicos Barrat-Boyes Beneficio Bibliografía Biocompatibilidad Bioprótesis Braquiocefálico Brisbane C Calcificación Cámara de flujo Capacidad Carcinoma Cardiectomía Causa Cayado aórtico Célula basal viva Cérvix uterino Circulación Cirugía cardiaca coronaria pediátrica Ross urgencia Clampaje Clínica Mayo Universitaria Coartación Colágeno Comparación Compatibilidad ABO Complejidad Complicaciones Comprobar Comunicación Concepto Conservar Continuidad Contraindicación Contribuciones Coordinación Corazón Crecimiento Criterios aceptación exclusión generales neurológicos selección Criobiología Criopreservación Cuerpo Cultivo Curva aprendizaje supervivencia |
D Degeneración Demencia Desarrollo Descongelación Descontaminación Desinfección Diafragma Diagnóstico Diámetro Dificultad Dilatación Dimetil-sulfóxido Disección Diseńo Disfunción Distribución Donante cadáver hepático multiorgánico potencial vivo Dubost E EE.UU Eficacia Endocarditis Endotelio Enfermedad aneurismática autoinmune maligna mitral neurológica sistémica tejido Enfriamiento lento rápido Espańa Especie Esterilización Esternotomía Estreptomicina Estructura anatómica biológica Evaluación Evidencia científica clínica Europa Examen Éxito Experiencia Exposición Extracción corazón hueso órganos F Factor Fallo Fibroblasto Fístula Fractura Frigorífico Fuente Función G Geometría Gross H Hemodiálisis Hemodinámico Hemólisis Hepatitis A B C vírica aguda crónica Historia clínica médico-social Homoinjerto arterial cardiovascular criopreservado mitral valvular aórtico cardiaco vascular Hormona Hospital I Ictericia In situ |
Incertidumbre Indicación Infección cardiovascular protésica vascular Ingeniería Injerto pulmonar sintético Inmunodepresión Insonoridad Insuficiencia Intervalo Intervención Implante Irradiación Isquemia caliente fría K Kg L Laboratorio Lactancia Laparotomía Longitud M Macroscópico Manipulación Materia Medición Micosis Mortalidad hospitalaria quirúrgica Muerte cardiaca cerebral Murray N Negatividad Nińo mayor menor Nitrógeno Normativa Nutrición O O’Brien Objetivo Obtención Operación Organización Órgano P Paciente complejo joven mayor menor pediátrico postoperatorio París Patología Pauta Pediátrico Penicilina Pituitaria Plazo largo medio Poliestireno Positividad Postoperatorio Precoz Preservación Prevalencia Prince Charles Prótesis valvular vascular Publicada Q Quirófano R Real Decreto Receptor Rechazo Reconstrucción Refrigeración Registro Rehabilitación Reinfección precoz tardía Reproducible Resistente |
Reestablecimiento Resultado aceptable pobre variable Revisión Riesgo alto anticoagulación Ross S Seguimiento Segmento arterial cardiovascular vascular venoso Septicemia Serología Sistema Solución antibiótica citoprotectora fría ideal transporte Sospecha Suero frío bovino Sustancia Sustitución biológica sintético valvular T Tasa permeabilidad rechazo Técnica aséptica compleja disección “free hand” prolongada protección quirúrgica subcoronaria sustitución Tecnología Tejido biológico cardiaco cardiovascular homólogo humano vascular Temperatura Test Tórax Toxicidad Tracto Trasplante cardiaco hepático órgano tejido Tratamiento Trombo-embolismo Trombogenicidad Tuberculosis Tumor U Umbral Utilización V Valencia Válvula aórtica cardiaca nativa pulmonar tricúspide viable Valvulopatía Velocidad Vena cava safena Ventrículo Viabilidad celular tisular Vida VIH X Xifopubiana Z Zona |
Este documento de
literatura gris ha sido realizado
por Omar García Rodríguez para la asignatura Diseńo y Presentación de
Trabajos e Informes Científicos que impartió Antonio Ten Ros en el
curso académico
2008-2009 en la Facultad de Medicina y Odontología de la Universidad de
Valencia.
Todo intento de plagio estará
violando los derechos
de autor, si bien el Copyright (C) permite el empleo de las imágenes e
ideas contenidas en la presente página web con fines meramente
académicos o divulgativos.
Valencia, Lunes 01 de Junio de 2009